Boezemfibrilleren
invoering
Bij boezemfibrilleren raakt ons hart "uit de pas" en om verschillende redenen klopt onregelmatig. Ongeveer 1-2% van de totale bevolking lijdt aan deze aandoening, waardoor boezemfibrilleren ontstaat meest voorkomende aanhoudende hartritmestoornissen vertegenwoordigt.
Indien onbehandeld, bestaat het risico op ernstige gevolgen, zoals een beroerte, enorm. De belangrijkste hulp bij het bevestigen van de diagnose is het ECG, omdat karakteristieke veranderingen in atriale fibrillatie daar heel gewoon zijn. De eerdere therapeutische maatregelen zoals elektrische cardioversie ("elektrische schok"), hoe groter de kans dat ons hart terugkeert naar het gewenste ritme. In bijna alle gevallen moeten de getroffenen ook medicijnen slikken om 'het bloed te verdunnen'.
Boezemfibrilleren - wat gebeurt er in ons hart?
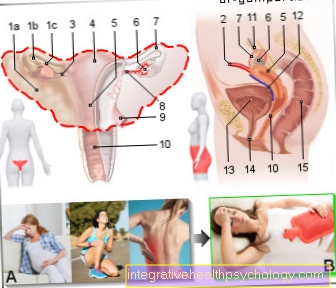
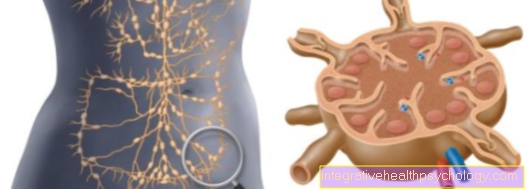
Meestal werken alle delen van ons hart samen in een goed gerepeteerd team. Dit is hoe een regelmatig ritme van de hartslag. De "hoofdklok" hiervoor is een kleine zenuwknoop in de wand van het rechter atrium - de sinusknoop. Van daaruit wordt de elektrische excitatie overgebracht naar andere zenuwpunten en vezels (bijv.AV-knooppunten) in de hartspier. Hierdoor ontstaat een gerichte golf van opwindingzodat de ene na de andere boezems en ventrikels samentrekken en bloed in onze bloedsomloop pompen.
Bij Boezemfibrilleren anderzijds het hart raakt 'uit de pas'. Om verschillende redenen 'cirkelen' ongecoördineerde of ongerichte elektrische excitaties in de atria. De atria werken dus onafhankelijk van de ventrikels en kunnen ze niet langer ondersteunen in hun pompfunctie. Door het chaotische circulaire excitaties vervallen de atria in convulsies in snelle opeenvolging en "flikkering". Gelukkig worden niet al deze defecte elektrische impulsen overgebracht naar de ventrikels, anders levensbedreigende ventrikelfibrillatie het gevolg zou zijn! Het verantwoordelijke zenuwpunt is het AV-knooppunt in het hartseptum, dat fungeert als een soort "filter“Bedient en brengt idealiter slechts een paar van de verontrustende opwinding over naar de kamers.
Naarmate de duur van de atriale fibrillatie toeneemt, kan een verandering in de hartspiercellen en hun elektrische eigenschappen worden waargenomen. Deskundigen spreken dan van "hartremodellering", wat de therapie veel moeilijker maakt.
oorzaken
Boezemfibrilleren kan vele oorzaken hebben. Het is niet ongebruikelijk dat verschillende ziekten tot deze aritmie leiden. De meest voorkomende zijn:
- hoge bloeddruk
- Hartfalen (hartfalen)
- Coronaire hartziekte (CHD)
- Hartaanval
- Valvulaire hartziekte
- Hartspierziekte
- Myocarditis
- Hyperthyreoïdie
- Kaliumgebrek
- alcohol
- Medicatie
- Longembolie
- Sick sinus syndroom
Lees meer over het onderwerp: Oorzaken van boezemfibrilleren
Wat is de relatie tussen boezemfibrilleren en alcohol?
Alcoholgebruik verhoogt het risico op het ontwikkelen van boezemfibrilleren. Met name paroxysmale atriale fibrillatie, de variant waarbij de aritmie optreedt bij aanvallen, kan worden veroorzaakt door overmatig alcoholgebruik. Maar regelmatig alcoholgebruik verhoogt ook het risico op boezemfibrilleren aanzienlijk. Een Zweeds onderzoek wees uit dat het percentage risico op het ontwikkelen van boezemfibrilleren toeneemt met het aantal wekelijkse alcoholische dranken. Een Japanse studie vond aanwijzingen dat het risico op boezemfibrilleren bij mensen met een hoog alcoholgebruik met 50% toenam vergeleken met mensen met een zeer laag alcoholgebruik. Het risico bleef stijgen, afhankelijk van de dosis. Het onderliggende fysiologische mechanisme is echter nog grotendeels onduidelijk. Patiënten met een hartaandoening of die al boezemfibrilleren hebben, wordt daarom aangeraden om helemaal geen alcohol of slechts in kleine hoeveelheden te consumeren. 24 g alcohol per dag voor mannen (gelijk aan 0,5 l bier of 0,25 l wijn) en 12 g alcohol per dag voor vrouwen (0,3 l bier, 0,15 l wijn) worden als laag beschouwd.
Boezemfibrilleren door stress
Stress is een relatief frequente trigger voor een episode met atriumfibrilleren bij patiënten die al lijden aan een bekende aanval-achtige atriumfibrillatie. Stress is echter zelden de echte oorzaak. Daarom, als atriale fibrillatie heeft plaatsgevonden, moet altijd de oorzaak worden gezocht. Bij ongeveer 1/3 van de patiënten met boezemfibrilleren is er geen reden, maar de overige 2/3 hebben ziekten als hoge bloeddruk, hartklepafwijkingen, coronaire hartziekte of hartspieraandoeningen als oorzaak. Stress kan dus de trigger zijn voor boezemfibrilleren, maar is zelden de enige oorzaak.
Symptomen
- Hartkloppingen en hartkloppingen
- Kortademigheid en kortademigheid
- Pijn op de borst
- Angst en ongerustheid
- duizeligheid
- Verminderde inspanningscapaciteit
- zweet
Of de getroffenen hun boezemfibrilleren opmerken, hangt grotendeels af van hun hartslag. Hoe sneller het hart per minuut klopt (bijv. 120 / min), hoe groter de kans dat de eerste symptomen merkbaar zijn. Toch voelt ongeveer een derde van de getroffenen geen enkel ongemak!
De atria zijn niet langer in staat de ventrikels voldoende te ondersteunen tijdens de werking van het hart. Zo wordt ook de hoeveelheid bloed die per hartslag getransporteerd wordt verminderd en worden organen van relatief minder bloed en zuurstof voorzien. Als gevolg hiervan merken de getroffenen vaak verminderde prestaties, kortademigheid, duizeligheid, zwakte of zelfs flauwvallen. Het is niet ongebruikelijk dat patiënten merkbare "hartkloppingen" of "hartkloppingen" melden. Soms kan een onregelmatige pols aan de pols echter de enige aanwijzing zijn.
Meer informatie over dit onderwerp is te vinden op: Symptomen van atriale fibrillatie
Hartslag bij atriale fibrillatie
Boezemfibrilleren beschrijft een onregelmatige hartactie, d.w.z. een hartritmestoornis. De hartslag is meestal regelmatig. Bij boezemfibrilleren klopt het hart echter niet ritmisch. Hoe vaak het hart per minuut klopt (hartslag) is niet gedefinieerd voor atriale fibrillatie. Er is boezemfibrilleren met een normale hartslag (normofrequentie boezemfibrilleren) maar ook boezemfibrilleren met te langzame (bradycardische atriale fibrillatie of Bradyaritmie absoluta) of een te snelle hartslag (tachycardiale atriale fibrillatie of Absoluta tachyaritmie). Vooral boezemfibrilleren, dat gepaard gaat met een te hoge hartslag, kan leiden tot symptomen als kortademigheid, een gevoel van beklemming of druk op de borst. Normofrequentie boezemfibrilleren wordt vaak niet eens opgemerkt door de patiënt.
Lees ook ons onderwerp: Hartslag en druk in de borst - dit zijn de oorzaken
Ademhalingsproblemen met boezemfibrilleren
Bij boezemfibrilleren werkt het hart niet meer zo regelmatig als zou moeten. Dit vermindert de pompfunctie. Dit betekent dat bij boezemfibrilleren bloed niet meer zo effectief kan worden rondgepompt als bij een gezond hart. Hoe sneller het hart klopt bij boezemfibrilleren, hoe slechter het pompvermogen. En hoe minder bloed het hart pompt, hoe slechter de zuurstoftoevoer van het lichaam. Daarom treedt kortademigheid op (Dyspneu) vooral bij boezemfibrilleren, dat wordt geassocieerd met een te hoge hartslag. Afhankelijk van de hartslag kunnen de patiënten niet meer goed ademen, hebben ze last van kortademigheid, zelfs bij matige of lichte inspanning of hebben ze in rust zelfs het gevoel dat ze lucht tekort komen.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Kortademigheid
Zijn er tekenen van atriale fibrillatie die ik kan zien?
Boezemfibrilleren komt vaak voor. Veel patiënten die aan boezemfibrilleren lijden, merken het niet eens. Vaak is het een incidentele bevinding in het ECG. Tekenen van mogelijk boezemfibrilleren zijn tamelijk niet specifiek: verminderde veerkracht, kortademigheid bij lichamelijke inspanning, hartstilstand, pijn op de borst of plotselinge beklemming kunnen indicatief zijn. Dergelijke symptomen moeten over het algemeen worden opgehelderd, aangezien ze ook kunnen optreden bij hartfalen (Hartfalen) of een hartaanval. Als er een vermoeden bestaat dat boezemfibrilleren aanwezig is, kan de betrokken persoon zijn pols meten. Hiervoor plaatst hij de toppen van de middelvinger en wijsvinger aan de buitenkant van de pols, net onder de bal van de duim op de huid. U zou een zwakke klop moeten voelen. Bij een gezond hart is de pols regelmatig. Veel mensen hebben af en toe extra stakingen die kunnen worden gevoeld als drop-outs of extra stakingen. Bij boezemfibrilleren is er echter geen waarneembaar ritme meer, de pols lijkt volledig onregelmatig. Als atriumfibrilleren wordt vermoed, moet de behandelende arts worden geraadpleegd. Hij kan een ECG schrijven en, indien nodig, verdere noodzakelijke onderzoeken starten.
diagnose
De belangrijkste diagnostische methode voor boezemfibrilleren is het ECG (elektrocardiogram), aangezien de ziekte typische patronen van verandering in het onderzoek blijkt. Een korte, conventionele opname is vaak voldoende. Bij sommige patiënten zijn er, ondanks een hoog vermoeden, aanvankelijk echter geen afwijkingen in het ECG. In dit geval kan een langdurig ECG geschikt zijn, waarbij de hartactiviteit gewoonlijk gedurende 24 uur wordt geregistreerd.
Naarmate mensen ouder worden, lijden steeds meer mensen aan boezemfibrilleren. Voor 80-plussers is het al bijna 10%! Omdat "stille" hartritmestoornissen vaak tot beroertes leiden, vooral in deze groep, is het raadzaam om vanaf ongeveer 65 jaar af en toe de pols te voelen om eventuele onregelmatigheden snel te ontdekken.
EKG
Als uw arts vermoedt dat u boezemfibrilleren heeft, zal hij bijzondere aandacht besteden aan de volgende bijzonderheden bij het evalueren van het ECG:
1.) Onregelmatige afstand van de R-toppen
De R-golf is de meest opvallende golf op het elektrocardiogram en maakt deel uit van het QRS-complex, dat de verspreiding van excitatie in de hartkamers vertegenwoordigt. De intervallen tussen de afzonderlijke R-golven kunnen informatie geven over de hartslag en regelmaat van de hartslag. Bij boezemfibrilleren variëren de afstanden soms. significant, zodat een ritmestoornis kan worden geconcludeerd.
2.) Ontbrekende P-golf
In het ECG van een gezond persoon is de P-golf de eerste kleine, positieve golf na de nullijn. Het vertegenwoordigt de elektrische excitatie van de atria. Omdat juist dit proces wordt verstoord bij boezemfibrilleren, vinden getroffen mensen geen P-golf.
3.) Flikkerende golven
In plaats van de reguliere P-golven worden heel vaak zogenaamde "flikkergolven" aangetroffen. Ze zijn een uiting van circulaire atriale excitatie en worden gekenmerkt door zeer snelle (> 350 / min), kleine uitslag.
1.) Paroxysmale atriale fibrillatie
Achter de ingewikkelde term gaat een Griekse naam schuil voor het woord "paroxysmaal". Het treedt spontaan en zonder enige herkenbare trigger op en eindigt meestal na maximaal 48 uur. Hoewel paroxismale atriale fibrillatie tot zeven dagen kan duren, is de periode van 48 uur aanzienlijk. Nadat deze tijd is verstreken, is het onwaarschijnlijk dat ons hart vanzelf in het juiste sinusritme "springt".
2.) Aanhoudende boezemfibrilleren
Als boezemfibrilleren langer duurt dan zeven dagen en pas verdwijnt na het starten van de therapie (bijvoorbeeld medicatie), is er sprake van persisterend boezemfibrilleren.
3.) Permanent boezemfibrilleren
Per definitie is er sprake van permanente atriale fibrillatie als er geen elektrische cardioversie of medicatie is die de aritmie kan corrigeren. Zowel de arts als de patiënt accepteren dan deze aandoening en zien af van verdere pogingen tot elektronische cardioversie.
Therapie van atriale fibrillatie
Alle herstelbare oorzaken van atriumfibrilleren moeten worden opgehelderd voordat de therapie wordt gestart. Kaliumgebrek of hyperthyreoïdie kan b.v. Behandel met medicatie relatief ongecompliceerd. Bovendien moeten ook bijkomende ziekten zoals hoge bloeddruk of hartfalen worden behandeld! In wezen bestaat de behandeling van atriale fibrillatie uit hartritme en frequentiecontrole. Bovendien moet altijd rekening worden gehouden met de noodzaak van bloedverdunnende therapie (antistolling).
Lees meer over het onderwerp: Xarelto®
Medicatie
Verschillende medicijnen zijn geschikt om de hartslag en het ritme te regelen. Gezondheidstoestand, type boezemfibrilleren en eerdere ziekten bepalen het individuele therapieconcept. Als atriumfibrilleren pas recentelijk aanwezig is, kan intraveneuze toediening van zogenaamde "anti-aritmica" vaak een gezond hartritme herstellen. Om de vaak te snelle hartslag te dempen, b.v. Bètablokkers of hartglycosiden. Gelukkig zijn er de laatste jaren enkele nieuwe ontwikkelingen op de farmaceutische markt waardoor er tal van innovaties beschikbaar zijn, vooral voor anti-aritmica.
U kunt meer informatie over dit onderwerp vinden op: Therapie van atriale fibrillatie
Antistolling voor boezemfibrilleren
Antistolling betekent zoiets als bloedverdunnen. Dit betekent echter niet dat het bloed anders te dik is, maar dat de kans op vorming van bloedstolsels groter is. Door de ongecoördineerde spiertrekkingen van de boezems raakt de bloedstroom "verward", vooral in het linker atriale aneurysma. De resulterende turbulentie en wervelingen activeren onze bloedplaatjes (trombocyten) en leiden zo tot de vorming van een bloedstolsel (trombus). In het ergste geval wordt de trombus verder getransporteerd, verstopt het belangrijke bloedvaten in de hersenen en veroorzaakt zo een beroerte. Door antistolling kunnen de bloedplaatjes dergelijke gevaarlijke bloedstolsels niet meer zo gemakkelijk vormen, maar niet alle getroffenen hebben een bloedverdunnende therapie (antistolling) nodig, zoals bij atriumfibrilleren het geval is. Daarom moeten de meeste mensen met boezemfibrilleren een bloedverdunning krijgen. Jonge patiënten zonder enige andere ziekte kunnen meestal zonder.Hoe ouder mensen echter worden en hoe uitgesprokener hun atriumfibrilleren en mogelijke bijkomende ziekten, des te waarschijnlijker is antistolling nodig. Bloedverdunners zijn er in de vorm van spuiten en tabletten. De "trombose-injecties" worden vaak gebruikt in ziekenhuizen. Ze worden echter gedoseerd in een hogere dosis voor anticoagulatie bij atriumfibrilleren dan de injectiespuiten voor trombosepreventie. Omdat antistolling meestal levenslang moet zijn, zijn langdurige injecties niet aan te raden. Daarom zijn er alternatieve tablets. Geneesmiddelen uit de groep van vitamine K-antagonisten waren jarenlang standaardtabletten. Dit omvat Falithrom® / Marcumar® (actief ingrediënt: Phenprocoumon). Deze tabletten hebben het nadeel dat ze van persoon tot persoon heel verschillend worden gemetaboliseerd, er is dus geen standaard dosering. In plaats daarvan moet een bloedwaarde regelmatig worden gecontroleerd om over- of onderdosering van het medicijn te voorkomen. Wanneer u Phenprocoumon gebruikt, is het erg belangrijk om de INR-waarde in de gaten te houden. Een nieuwere groep anticoagulantia heeft dit probleem niet meer. We hebben het over de nieuwe orale anticoagulantia, kortweg NOAC's. Deze omvatten Xarelto® (actief ingrediënt: rivaroxaban) en Eliquis® (actief ingrediënt: apixaban). Ze worden een- of tweemaal daags in een vaste dosis ingenomen, tenzij er sprake is van nierfunctiestoornissen. Al deze medicijnen werken door het bloed te verdunnen en zo beroertes tegen te gaan. Er zijn maar weinig patiënten met atriumfibrilleren die geen orale antistolling mogen krijgen. Dit omvat mensen die erg gezond zijn, met uitzondering van atriumfibrilleren (zie de rubriek Score), mensen die al hevig bloeden of zeer oude mensen die het risico lopen te vallen.
Mogelijk bent u ook geïnteresseerd in het volgende onderwerp: bloedverdunner
Bètablokkers voor boezemfibrilleren
Bètablokkers zijn medicijnen die de werking van uw hart beïnvloeden. Ze worden heel vaak gebruikt om hoge bloeddruk te behandelen. Maar ze verlagen ook de hartslag en zijn daarom medicijnen die heel vaak worden voorgeschreven bij boezemfibrilleren met een te hoge hartslag. Van sommige bètablokkers wordt ook gezegd dat ze een ritme-stabiliserend effect hebben, dus ze moeten ervoor zorgen dat atriale fibrillatie verandert in een normaal ritme of dat het normale ritme behouden blijft na verandering. Voorbeelden van bètablokkers zijn bisoprolol en metoprolol.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Effect van bètablokkers
Wat is atriale fibrillatie-ablatie?
Katheterablatie is een behandelingsoptie voor terugkerende atriale fibrillatie of voor patiënten die lijden aan de symptomen van atriumfibrilleren. Het doel van ablatie is om het normale sinusritme permanent te herstellen. Onder lokale anesthesie wordt eerst een katheter ingebracht via een kleine incisie, meestal in de lies via de liesader, en naar het hart gebracht. Met behulp van deze katheter worden vervolgens littekens geplaatst in bepaalde delen van de hartwand en / of de longaders. Deze littekens zouden de gebieden van het hart uitschakelen waarin ongewenste spontane elektrische excitatie herhaaldelijk tot atriale fibrillatie leidt. De littekens worden gezet door hitte, kou of een laser. Daartoe wordt ziek hartweefsel, dat valse excitaties uitzendt en zo boezemfibrilleren veroorzaakt, specifiek door warmte verwoest en uitgeschakeld. Een deel van het weefsel wordt door middel van hoogfrequente stroom getekend of uitgewist, waardoor het geen elektrische signalen meer kan verzenden. De ablatiebehandeling is de eerste keer niet altijd succesvol, daarom moet deze soms meerdere keren worden uitgevoerd. Zelfs dan is er echter geen garantie dat de atriale fibrillatie veilig zal worden geëlimineerd. Tot dusver zijn patiënten die geen permanent boezemfibrilleren hebben, maar bij wie boezemfibrilleren optreedt bij aanvallen, voornamelijk overwogen voor ablatietherapie. In technisch jargon is dit van paroxysmale atriale fibrillatie de toespraak. In het geval van katheterablatie heeft de patiënt meestal geen anesthesie nodig, hij is wakker of licht verdoofd tijdens het onderzoek. Het enige dat enigszins pijnlijk is, is het inbrengen van de katheter door de lies; de operatie aan het hart zelf veroorzaakt geen pijn.
Na de ablatie moeten de getroffenen 12 uur in bed blijven en mogen ze meestal de volgende dag het ziekenhuis verlaten. Ablatie is momenteel geen eerstelijnsbehandeling ("tweedelijnstherapie"). Daarom wordt het meestal alleen gebruikt als medicamenteuze therapie niet succesvol is geweest of intolerant is. De ablatie is dus effectief maar zelden geschikt. Om deze reden mogen alleen gespecialiseerde en ervaren gespecialiseerde centra de procedure uitvoeren. Desalniettemin kan de methode een reële kans bieden, vooral voor jonge patiënten. Naast de beschreven katheterablatie kan in zeer bijzondere gevallen ook chirurgische ablatie worden uitgevoerd. Tijdens de operatie wordt het defecte hartweefsel verwijderd door een hartchirurg onder algehele narcose. Vanwege het hogere complicatiepercentage wordt deze procedure alleen uitgevoerd als b.v. een bypass-operatie is gepland en daarom is chirurgische ingreep sowieso noodzakelijk.
Wanneer heb ik een pacemaker nodig?
Pacemakers worden gebruikt om bepaalde hartritmestoornissen te behandelen. Ze worden echter zelden gebruikt bij boezemfibrilleren. De enige indicatie voor implantatie van een pacemaker voor atriumfibrilleren is Bradyaritmie absoluta, d.w.z. een hartslag die significant te laag is in de context van atriale fibrillatie. Als het hart zo langzaam klopt dat de patiënt symptomen voelt zoals duizeligheid of zelfs flauwvallen, moet hier behandeling worden gegeven. Meestal wordt een pacemaker met 2 kamers geïnstalleerd. Het werkt dan zowel in het rechter atrium als in het rechter ventrikel en zorgt ervoor dat het hart weer snel genoeg klopt. Bij boezemfibrilleren met een normale of te snelle hartslag is een pacemaker als therapeutische maatregel geen optie.
Lees meer over het onderwerp: Pacemaker
Elektrische schok / cardioversie voor boezemfibrilleren
Cardioversie is een procedure die wordt gebruikt om boezemfibrilleren onmiddellijk te stoppen. Dit kan op verschillende tijdstippen nodig zijn. Bijvoorbeeld bij een patiënt met een onstabiele bloedsomloop als gevolg van boezemfibrilleren. Hier moet snel actie worden ondernomen, het doel is om de boezemfibrilleren zo snel mogelijk te beëindigen. Maar zelfs bij jongere patiënten met nieuw boezemfibrilleren kan geprobeerd worden de aritmie te beëindigen met een elektrische schok. Vooral bij patiënten die al jaren last hebben van boezemfibrilleren, is de kans op succes van cardioversie op de lange termijn vrij laag.
Met elektrische cardioversie is het doel om de primaire pacemaker in ons hart, de sinusknoop, te reactiveren met een korte elektrische piek. Dit is bedoeld om de chaotische circulaire excitaties in het atrium te stoppen en vervolgens het hart terug te brengen naar zijn normale sinusritme. De procedure wordt uitgevoerd onder korte anesthesie en onder zorgvuldige ECG-controle. Aangezien in deze periode gevaarlijke bloedstolsels kunnen ontstaan, moet ter voorbereiding worden gestart met een bloedverdunnende therapie.Vóór cardioversie moet worden uitgesloten dat er al een bloedstolsel in het hart aanwezig is. Anders zou de elektrische schok dit stolsel van het hart naar de bloedvaten kunnen katapulteren die de hersenen voeden, waar het een beroerte zou kunnen veroorzaken.
Om een stolsel uit te sluiten, wordt een echo van het hart van binnenuit uitgevoerd, d.w.z. via de slokdarm (transesofageale echocardiografie, THEE). Als een stolsel is uitgesloten, krijgt de patiënt een korte verdoving. Als hij slaapt, wordt er via een defibrillator een schok afgegeven, die via elektroden die op het lichaam van de patiënt zijn bevestigd, naar het hart van de patiënt wordt afgevoerd. Zo'n schok is vaak genoeg om het hart weer in het ritme te krijgen. In de meeste gevallen moeten patiënten echter ook reguliere medicatie nemen om dit ritme te behouden. Zelfs dan is de kans op herhaling, d.w.z. de snelheid waarmee boezemfibrilleren zal terugkeren, relatief hoog.
profylaxe
De beste preventie tegen boezemfibrilleren is het vermijden of beheersen van de triggerende factoren. Bijv. Hoge bloeddruk of veel hartaandoeningen veroorzaakt door één gezonde en evenwichtige levensstijl grotendeels voorkomen. Zorg allereerst voor haar Gewicht, gezonde voeding en voldoende beweging. Afgezien daarvan is er helaas geen geschikte profylaxe.
voorspelling
Uiteindelijk hangt de prognose af van de onderliggende ziekte bij de mens en kan deze daarom niet gegeneraliseerd worden. Bijvoorbeeld patiënten met uitgesproken hartinsufficiëntie en bijbehorende atriale fibrillatie Aanzienlijk slechtere vooruitzichten dan mensen die tijdelijk last hebben van boezemfibrilleren als gevolg van een overactieve schildklier.
Lees hier meer over onder Wat is de levensverwachting met boezemfibrilleren?
Wat is de relatie tussen boezemfibrilleren en een beroerte?
Patiënten met atriumfibrilleren hebben een verhoogd risico op een beroerte. De glinsterende beweging van de oorschelpen kan bloedstolsels veroorzaken (Thrombi) in het hart. Als zo'n stolsel zichzelf losmaakt van de hartwand en met de bloedbaan stroomt, kan het de bloedvaten bereiken die de hersenen voeden en daar een van de bloedvaten blokkeren. Het stolsel zit dan als een prop in het vatlumen en sluit het in het ergste geval volledig af zodat er geen bloed meer door dit vat kan stromen. In het geval van een bloedvat dat de hersenen van stroom voorziet, betekent dit dat het gebied van de hersenen dat door dit bloedvat wordt aangevoerd, niet langer van bloed wordt voorzien Ischemie. Er zijn dan verschillende symptomen van een beroerte. Welke symptomen optreden, hangt grotendeels af van welk bloedvat in welk gebied werd geblokkeerd door het stolsel. Om het risico op een beroerte bij boezemfibrilleren drastisch te verkleinen, wordt het gebruik van bloedverdunners aanbevolen voor de meeste patiënten met boezemfibrilleren.
Lees ook ons onderwerp
- Beroerte - Wat zijn de tekenen?
- Bloedstolsels in het hoofd
Boezemfibrillatiescore
Er is een score die wordt gebruikt om het risico op het krijgen van een beroerte bij patiënten met atriumfibrilleren te beoordelen. Deze score geeft ook een aanbeveling of bloedverdunning (Antistolling) wordt aanbevolen of niet. Deze score staat in zijn uitgebreide vorm bekend als de CHA2DS2 Vasc-score. De afzonderlijke letters zijn afkortingen voor ziekten. Omdat de partituur uit het Engels is gestolen, komt de betreffende brief niet altijd overeen met de overeenkomstige ziekte in het Duits.
Patiënten met congestief hartfalen krijgen één punt. Patiënten met hoge bloeddruk (Hypertensie) krijgen een punt. Patiënten ouder dan 75 jaar krijgen twee punten, vandaar de 2 achter de A. Patiënten met diabetes mellitus krijgen één punt. Patiënten met een voorgeschiedenis van een beroerte of een TIA (voorbijgaande ischemische aanval, "kleine beroerte") krijgen opnieuw twee punten, vandaar dat de 2 achter de S. V staat voor vasculair en verwijst naar vaatziekten. Patiënten met reeds bestaande vaatziekten zoals coronaire hartziekte (CHD) of perifere arteriële occlusieve ziekte (PAD) krijgen één punt. Patiënten tussen 65 en 74 jaar (A) krijgen één punt. Vrouwelijke patiënten (geslacht = geslacht) krijgen één punt. Het aantal behaalde punten kan tussen de 0 en 9 punten liggen. Patiënten met 0 punten hebben geen bloedverdunning nodig. Vrouwelijke patiënten die een punt hebben gekregen op basis van hun geslacht, kunnen worden behandeld als 0 punten, dus ze hebben geen bloedverdunning nodig. Bloedverdunnen wordt aanbevolen vanaf 1 punt. Met exact 1 punt zou dit theoretisch ook kunnen met ASA (Aspirin®). Vanaf 2 punten - als er geen contra-indicaties zijn - moet orale antistolling worden gestart. De middelen bij uitstek zijn hier nieuwe orale anticoagulantia of vitamine K-antagonisten.
Wat is de levensverwachting met boezemfibrilleren?
Boezemfibrilleren beperkt in principe niet de levensverwachting van een verder gezonde patiënt. Vooral bij patiënten die lijden aan tal van reeds bestaande (hart) ziekten en voor wie boezemfibrilleren niet wordt behandeld, kan de levensverwachting afnemen. Over het algemeen is onbehandeld boezemfibrilleren een risicofactor, omdat het bijvoorbeeld een beroerte kan veroorzaken. Dit kan op zijn beurt de levensverwachting aanzienlijk beïnvloeden. Boezemfibrilleren moet daarom altijd worden behandeld - behalve in uitzonderlijke gevallen. Door het bloed te verdunnen. Bij patiënten bij wie het hart te snel klopt met atriumfibrilleren of die symptomen hebben van atriumfibrilleren, moeten naast bloedverdunning andere medicamenteuze maatregelen worden genomen. Behandelde boezemfibrilleren vermindert tegenwoordig zelden de levensverwachting.
Hier vind je ook interessante informatie: Gevolgen van hartritmestoornissen
Kan boezemfibrilleren fataal zijn?
Boezemfibrilleren klinkt voor de leek vergelijkbaar met ventrikelfibrilleren. Het zijn echter twee totaal verschillende hartritmestoornissen. Terwijl atriale fibrillatie plaatsvindt in het atrium, bevindt het centrum van ventriculaire fibrillatie zich in het ventrikel. Ventrikelfibrilleren is een levensbedreigende aritmie die er meestal een is Defibrillatie (Schokafgifte aan het hart) is vereist om het hart weer in het juiste ritme te krijgen. Ventrikelfibrillatie is een veelvoorkomende oorzaak van de levensbedreigende stoornis van de bloedsomloop, in de volksmond bekend als hartstilstand. Boezemfibrilleren daarentegen heeft slechts een zeer laag risico om zich tot ventrikelfibrilleren te ontwikkelen en is daarom zelden direct fataal. Het kan echter gevaarlijk zijn, vooral voor patiënten met een eerder beschadigd hart die in een crisis verkeren door atriumfibrilleren met een te hoge hartslag, omdat het hart zichzelf kan "uitputten". Dit kan uiteindelijk leiden tot acuut hartfalen. Dit is echter zelden het geval. Boezemfibrilleren verhoogt echter ook het risico op een beroerte. In het ergste geval kan dit ook fataal zijn.
Kan ik sporten met boezemfibrilleren?
Boezemfibrilleren gebeurt vaak niet zomaar, maar heeft een uitlokkende oorzaak. Deze uitlokkende oorzaken zijn onder meer circulatiestoornissen van de kransslagaders (coronaire hartziekte, CHD), hoge bloeddruk (arteriële hypertensie), Hartklepaandoeningen en hartspierziekte. Schildklieraandoeningen kunnen ook leiden tot boezemfibrilleren. In ongeveer 1/3 van de gevallen van atriumfibrilleren kan echter geen oorzaak worden gevonden. Desalniettemin is het uiterst belangrijk om te zoeken naar een uitlokkende oorzaak wanneer boezemfibrilleren voor het eerst optreedt. Als bijvoorbeeld een doorbloedingsstoornis van de hartvaten de oorzaak is, kan verder sporten zonder voorafgaande behandeling tot gevaarlijke complicaties leiden. Als de oorzaak van het boezemfibrilleren is gevonden en behandeld of de belangrijkste mogelijke oorzaken veilig zijn uitgesloten, kan er alsnog aan sport worden gedaan. Opgemerkt moet echter worden dat bepaalde medicijnen die worden gebruikt om de hartslag te verlagen en het ritme bij atriale fibrillatie te regelen (bètablokkers) de maximale hartslag en dus de prestatie beperken. Patiënten van wie bekend is dat ze boezemfibrilleren hebben, moeten ook oppassen dat ze zichzelf niet uitgeput raken en onmiddellijk pauzeren als symptomen zoals kortademigheid, pijn op de borst of een overmatig hartritme optreden. Kortom, boezemfibrilleren is geen reden om te stoppen met sporten. De bovenstaande punten moeten echter in acht worden genomen.
Lees ook: Is het toegestaan om te sporten met hartritmestoornissen of om te sporten met boezemfibrilleren?
Wat is het verschil tussen atriale fibrillatie en atriale flutter?
Boezemfibrilleren en atriale flutter zijn twee verschillende soorten hartritmestoornissen die hun oorsprong hebben in het atrium. Bij atriale fibrillatie trekt het atrium 300 tot 600 keer per minuut samen, wat veel te vaak is. Ter vergelijking: een gezond persoon heeft een hartslag van 60-100 slagen per minuut, dus het hart trekt 60 tot 100 keer per minuut samen. Bij boezemfibrilleren trekt het atrium veel vaker samen, waardoor het hart wordt geprikkeld. Gelukkig gaan niet al deze excitaties naar het ventrikel, het zou fataal zijn. Bij atriale flutter is de atriale frequentie iets lager dan bij atriale fibrillatie. Het is ongeveer 240 tot 340 weeën per minuut. Deze worden in de regel niet allemaal naar de hartkamer overgebracht. In tegenstelling tot atriale fibrillatie, komt atriale flutter zelden voor in een verder gezond hart.Bij atriale flutter bestaat, net als bij atriale fibrillatie, ook het risico dat er bloedstolsels ontstaan, die een beroerte kunnen veroorzaken. Atriale flutter en atriale fibrillatie kunnen worden onderscheiden met behulp van het ECG. In tegenstelling tot boezemfibrilleren, moet boezemfladderen, dat keer op keer optreedt, meestal worden beëindigd door een ablatiebehandeling; medicamenteuze therapie helpt meestal weinig.
Zie voor meer informatie: Atriale flutter en atriale fibrillatie
Mate van handicap bij boezemfibrilleren
De erkenning van een bepaalde mate van handicap is een individuele beslissing die in de eerste plaats rekening houdt met hoe ernstig een ziekte of aandoening de betrokkene in het dagelijks leven beperkt. Daarom kan hier geen algemene uitspraak worden gedaan over de mate van invaliditeit bij boezemfibrilleren. Boezemfibrilleren is echter geen typische aandoening om een zekere mate van handicap te krijgen.
Wat is intermitterend boezemfibrilleren?
Intermitterende atriale fibrillatie is atriale fibrillatie die niet permanent is. Het komt zo nu en dan voor, maar verdwijnt ondertussen volledig. Men spreekt hier van een paroxysmale, atriale fibrillatie die keer op keer plotseling optreedt.
Longembolie
Boezemfibrilleren en longembolie hebben één ding gemeen: in de meeste gevallen moeten beide ziekten worden behandeld met bloedverdunnende medicatie (Anticoagulantia) behandeld worden. Bij longembolie komt een bloedstolsel vast te zitten in een van de longvaten, waardoor de bloedtoevoer naar de longen afneemt. De twee ziekten hebben echter in causaal opzicht niets met elkaar te maken. Hoewel boezemfibrilleren stolsels kan veroorzaken die een beroerte kunnen veroorzaken, wordt het stolsel bij longembolie meestal veroorzaakt door een trombose in het been.