Therapie van maagkanker
Alle hier gegeven informatie is slechts van algemene aard, tumortherapie hoort altijd in de handen van een ervaren oncoloog!
Synoniemen
Medisch: maagkanker
Maagtumor, maag Ca, maagadenocarcinoom, harttumor
definitie
Van de Maagkanker (maagkanker) is de vijfde meest voorkomende vorm van kanker bij vrouwen en de vierde meest voorkomende bij mannen. Het maagcarcinoom is een kwaadaardige, oncontroleerbaar groeiende tumor die wordt veroorzaakt door de cellen van de Maagslijmvlies daalt. De oorzaken van maagkanker zijn onder meer Nitrosaminen van voedsel, nicotine en Helicobacter pylori besproken. In de meeste gevallen veroorzaakt de tumor pas laat symptomen, wanneer deze al ver gevorderd is. Door de late diagnose wordt maagkanker vaak laat behandeld, waardoor deze vorm van kanker een zeer slechte prognose heeft voor de patiënt.
Figuur spijsverteringskanaal
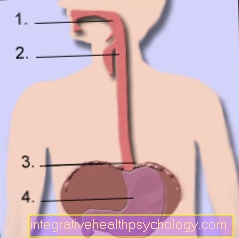
- Keel / keel
- Slokdarm / slokdarm
- Maagingang ter hoogte van het diafragma (diafragma)
- Maag (gaster)
TNM classificatie maagkanker
Via de op de eerder genoemde pagina voor Diagnose van maagkanker het tumorstadium wordt bepaald.
Het tumorstadium is bepalend voor de verdere planning van de therapie. Een exacte beoordeling van het tumorstadium is echter vaak pas mogelijk na de operatie, wanneer de tumor is verwijderd (weggesneden) en deze en de lymfeklieren fijn (histologisch) zijn onderzocht. Er zijn verschillende classificaties voor maagtumoren, bijvoorbeeld naar het uiterlijk van de tumorcellen, het type groei of de locatie in de Maag.
De TNM-classificatie is het algemeen erkende classificatiesysteem voor tumoren van verschillende typen.
T staat voor de tumorgrootte en de omvang ervan in de wandlagen van het orgel
N staat voor het aantal aangetaste lymfeklieren
M. voor tumorafzettingen (metastasen) in verre organen.
Classificatie
T: primaire tumor
TX: primaire tumor kan niet worden beoordeeld
T0: geen bewijs van primaire tumor
Tis: Carcinoma in situ, detectie van tumorcellen zonder invasie in de lamina propria-mucosae
T1: tumor groeit in de lamina propria-mucosae en / of submucosa
T2: tumor groeit uit tot de muscularis propria of subserosa
T3: Tumor groeit in de serosa, naburige organen zijn tumorvrij
T4: uitgroeien tot naburige organen (dikke darm (colon transversum), lever (hepar), pancreas (pancreas), middenrif), milt (flushes), buikwand.
(De maagwandlagen worden uitgelegd op de pagina Maaganatomie.)
N: betrokkenheid van de lymfeklieren
NX: regionale lymfeklieren kunnen niet worden beoordeeld
N0: geen regionale lymfekliermetastasen aanwezig
N1: metastasen in 1-6 regionale lymfeklieren aanwezig
N2: metastasen in 7-15 regionale lymfeklieren
N3: metastasen in meer dan 15 regionale lymfeklieren
M: metastasen op afstand
MX: Metastasen op afstand kunnen niet worden beoordeeld
M0: geen metastasen op afstand aanwezig
M1: Metastasen op afstand aanwezig
R - aanvullende classificatie
R: Na de operatie (resectie)
R0: Complete tumor verwijderd
R1: alleen microscopisch zichtbare resttumor bleef over.
R2: met het blote oog (macroscopische) resttumor bleef achter
behandeling
De behandeling van de patiënt vereist een intensieve samenwerking tussen de chirurg, de interne geneeskunde, de bestralingstherapeuten en de pijntherapeuten.
In therapie wordt de TNM-classificatie gebruikt als een essentieel hulpmiddel bij de besluitvorming. Voor elk tumorstadium zijn er bijbehorende therapierichtlijnen. Men kan dus drie behandeldoelen beschrijven die worden overwogen, afhankelijk van het stadium.
Operationele aanpak
De enige kans op genezing van de patiënt is het radicaal verwijderen van de tumor, i. als geheel opereren (R0-resectie), wat slechts bij ongeveer 30% van de patiënten mogelijk is. Omdat maagkanker meestal pas laat wordt herkend en dus wordt behandeld, moet vaak een totale maagverwijdering (gastrectomie) worden uitgevoerd, die altijd gepaard gaat met een royale verwijdering van de lymfeklieren.
Vaak worden ook de grote (grotere omentum) en kleine mazen (minus omentum) en de milt (milt) verwijderd (weggesneden). Afhankelijk van de locatie van de tumor wordt onderscheid gemaakt tussen verschillende chirurgische technieken.
De chirurg heeft verschillende mogelijkheden om de continuïteit van het maagdarmkanaal te herstellen en een verbinding tussen de resterende maag en de daaropvolgende darm te reconstrueren (anostomose).
- Antral carcinoom
In het geval van een tumor in het gebied van de uitgang van de maag, kan een deel van de maag behouden blijven als de tumor zich verspreidt. Een 2/3 of 4/5 resectie moet worden overwogen.
Bij diffuse groei van de tumor is ook hier een totale verwijdering van de maag (gastrectomie) aangewezen. - Carcinoom van het lichaam
De tumoren in het lichaam (het grootste deel) van de maag worden behandeld met een radicale maagverwijdering. - Hartkanker
De tumor bij de ingang van de maag wordt ook verwijderd door een totale maagresectie. De onderste slokdarm wordt ook verwijderd.
Bij sommige patiënten is het tumorproces vergevorderd, zodat geen genezende (curatieve) chirurgie meer kan worden uitgevoerd. Er zijn echter veel verschillende operaties beschikbaar die de symptomen kunnen verlichten (palliatieve therapie). De focus ligt op operatieve technieken die zorgen voor de doorgang van voedsel.
Weefseldiagnostiek
De verwijderde maagtumor wordt microscopisch (histologisch) onderzocht na verwijdering van het weefsel. Hiervoor wordt het tumorspecimen op bepaalde punten en aan de snijvlakken gesneden. Van deze monsters worden flinterdunne coupes gemaakt, gekleurd en onder de microscoop beoordeeld. Het tumortype wordt bepaald, de uitzaaiing in de maagwand wordt beoordeeld en de lymfeklieren met verwijderde lymfeklieren worden onderzocht op tumorbetrokkenheid. Om aantasting van de lymfeklieren volledig uit te sluiten, moet de patholoog ten minste 6 lymfeklieren onderzoeken. Pas na de weefselbevindingen kan de tumor duidelijk worden beschreven volgens de TNM-classificatie.
Stralingstherapie (radiotherapie)
Voor dit type tumor wordt bestralingstherapie gebruikt wanneer de tumor niet operabel is en niet reageert op chemotherapie.
Maagkanker kan niet worden genezen met bestralingstherapie.
Chemotherapie (medicamenteuze therapie)
Aangezien maagkanker gewoonlijk adenocarcinoom is (zie hierboven), reageert het gewoonlijk niet goed op chemotherapie. Net als bij bestralingstherapie wordt chemotherapie gebruikt als palliatieve therapie wanneer er geen mogelijkheid meer is tot een operatie. Soms wordt chemotherapie ook gebruikt om de tumor te verkleinen en operabel te maken (neoadjuvante therapie).
Stent-inzetstuk
Als de voedselpaden door de tumor ernstig worden versmald, moet de patiënt worden gevoed met hulpmiddelen. Om de voedseldoorgang open te houden, moet af en toe een plastic buis (buis) of een buisvormig draadframe (stent) worden geïmplanteerd. Deze chirurgische ingrepen kunnen meestal op een minimaal invasieve manier worden uitgevoerd tijdens een gastroscopie.
Lasertherapie
Lasertherapie kan worden gebruikt als alternatief voor een buis of stent. Hier worden de delen van de tumor die de doorgang van voedsel belemmeren, verdampt door de laser, waardoor de omvang van de slokdarm of maagvernauwing wordt verminderd. Helaas groeit de tumor vaak terug uit de onderliggende lagen, waardoor de behandeling soms na 7-14 dagen herhaald moet worden.
Voedende fistels / percutane endoscopische gastrostomie (PEG)
Wanneer andere therapieopties de voedseldoorgang niet open houden, kan een sonde, een voedingssonde (PEG) genaamd, rechtstreeks door de huid in de maag worden geplaatst. Deze behandelingsmethode is een kleine chirurgische ingreep. Onder endoscopisch toezicht wordt eerst een holle naald (canule) door de huid en in de maag geduwd om daar een plastic buisje overheen te steken als permanente verbinding met de maag. In tegenstelling tot een maagsonde die door de neus wordt geplaatst, biedt de PEG veel voordelen voor de patiënt:
Door deze buis kan de patiënt zichzelf eten ("astronautenvoedsel") geven. In vergelijking met de nasogastrische sonde is de kans kleiner dat de sonde verstopt raakt en u kunt meer voedsel tegelijk voeren. Een ander belangrijk punt voor de patiënt is echter de esthetiek, aangezien de buis onder kleding verdwijnt, onzichtbaar voor anderen.