Cortison-therapie voor gewrichtsaandoeningen
Synoniemen
Cortison-spuit, corticoïde kristalsuspensie, intra-articulaire cortison-injectie, risico's van intra-articulaire injectie, betamethason, dexamethason, triamcinolon
invoering
Glucocorticoïden, in de volksmond ook wel "cortison" genoemd, zijn zeer effectieve geneesmiddelen bij de behandeling van alle soorten ontstekingen en de pijn die ermee gepaard gaat. Bij inflammatoire gewrichtsaandoeningen worden ze direct in het gewricht geïnjecteerd in de vorm van zogenaamde kristalsuspensies.

Cortison-therapie
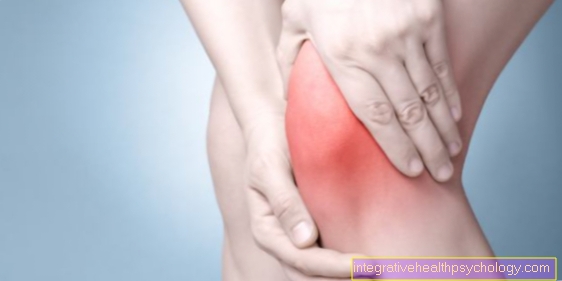
Bij cortisontherapie in het gewricht, bijvoorbeeld bij degeneratieve aandoeningen zoals Artrose van de kniekomt het actieve ingrediënt snel op de plek waar het nodig is, bestrijdt de ontsteking en maakt de patiënt snel weer pijnvrij en mobiel.
Bijwerkingen van cortisontherapie
In principe bestaat er bij elke verwonding van het lichaam een risico op bacteriële infectie (septische artritis), ook bij een gewrichtsinjectie. Daarom zal uw arts de procedure alleen uitvoeren onder strikte hygiënemaatregelen. Als het correct wordt uitgevoerd, is het risico op infectie laag.
Afhankelijk van hoe gemakkelijk het te behandelen gebied toegankelijk is voor de injectiespuit, kunnen verwondingen aan het omliggende weefsel niet worden uitgesloten. Bloedvaten kunnen ook gewond raken, evenals zenuwen, pezen en kraakbeenoppervlakken.
Het kan ook gebeuren dat de spuit zijn doel mist en de injectie in de omgeving wordt gegeven. Het rechtstreeks injecteren van cortison in pees- of vetweefsel is bijvoorbeeld schadelijk, omdat de aangetaste structuren kunnen wijken. Bij injectie in peesweefsel bestaat het risico op peesruptuur. Daarnaast is het denkbaar dat de geïnjecteerde werkzame stof vanuit het gewricht via het prikkanaal in het omringende weefsel wordt verdeeld en daar ongewenste bijwerkingen veroorzaakt. Daarom moet het gewricht na de procedure rusten!
Af en toe verschijnen er huidveranderingen rond de prikplaats.
Soms is een enkele behandeling niet genoeg om pijn te verlichten. Als u echter opnieuw met cortison injecteert, neemt de kans op bijwerkingen toe. Daarom mogen, vooral bij oudere patiënten, meerdere toepassingen alleen worden uitgevoerd na een zorgvuldige afweging van de voordelen en risico's.
In vergelijking met systemische therapie met cortison heeft topische therapie in de vorm van injecties een lager risico op bijwerkingen.
Bij systemische therapie wordt de cortison meestal als tablet ingenomen of intraveneus toegediend. De cortison wordt vervolgens via het spijsverteringskanaal opgenomen en bereikt via het bloed alle delen van het lichaam. Daarom kunnen bijwerkingen dan op een algemene manier optreden, d.w.z. overal op het lichaam.
Wanneer cortison met een injectiespuit in een specifiek deel van het lichaam wordt geïnjecteerd, is de dosis meestal laag en is de verdeling ervan in het omliggende weefsel beperkt. Dit vermindert ook het risico op bijwerkingen. Als cortisone-injecties echter vaak in hoge doses worden gebruikt, kan dit uiteindelijk tot systemische effecten leiden.
In ernstige gevallen kunnen de systemische effecten ervoor zorgen dat het lichaam er opgeblazen uitziet en dat het lichaamsvet wordt herverdeeld. Een volle maan en een dunne huid kunnen ook voorkomen (ook bekend als het syndroom van Cushing). Deze systemische bijwerkingen zijn echter alleen te vrezen bij hoge en frequente doses.
Bij lagere doses, zoals bij lokale injectiespuiten, lichte systemische bijwerkingen zoals Een verhoging van de bloedsuikerspiegels, een gevoel van warmte en rode wangen treden op.
Lees meer over het onderwerp: Cortison afbouwen
Toepassingsgebieden
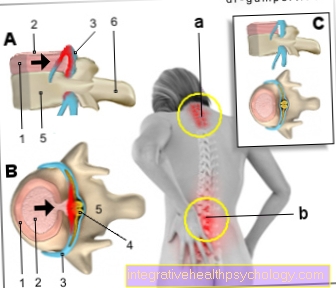
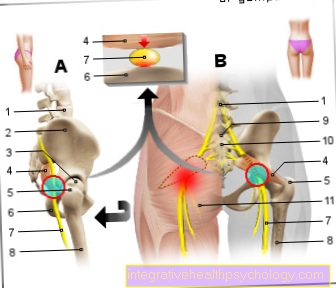
Ontsteking van het gewrichtsapparaat (knie, heup, etc.) kan verschillende oorzaken hebben. Ze kunnen worden veroorzaakt door overbelasting, onjuiste lichaamsbeweging, ouderdomsslijtage (degeneratie), auto-immuunziekten (het lichaam vernietigt zijn eigen weefsel) of bacteriële infecties.
Afhankelijk van het soort ziekte zal uw arts proberen de symptomen te verbeteren door te rusten en de druk op het gewricht te verlichten, fysiotherapie, het toedienen van ontstekingsremmende middelen (zogenaamde niet-steroïde ontstekingsremmers of kortweg NSAID's) en, indien nodig, pijnstillers.
Alleen als de oorzakelijke behandeling niet leidt tot een significante vermindering van ontsteking en pijn, moet men overwegen om cortisone-injecties te gebruiken. Ze mogen echter niet worden toegediend om acute bacteriële ontstekingen te behandelen!
Het is belangrijk om te weten dat de toediening van cortison de oorzaak niet wegneemt. De ontstane ontsteking wordt echter effectief bestreden en de pijn wordt snel verlicht. Hierdoor krijgt de zieke weer bewegingsvrijheid en kwaliteit van leven. De injectie (injectie) van cortison (cortison) kan ofwel rechtstreeks in de synoviale vloeistof of bij peesaanhechtingen, in peesmantels, bursa, enz. Gebeuren, afhankelijk van waar de ontsteking actief is. Het gebruik van een cortison-injectie kan worden overwogen bij de volgende ziekten:
- hardnekkige inflammatoire gewrichtsaandoening waarvoor causale therapie geen significante verlichting biedt
- niet-infectieuze gewrichtsontsteking (reumatoïde artritis)
- inflammatoire recidieven bij gewrichtsaandoeningen veroorzaakt door slijtage (geactiveerde knieartrose, heupartrose), b.v. B. veroorzaakt door geschaafd kraakbeen
- ontstekingsaandoeningen op de kruising tussen pezen en botten (bijv. tenniselleboog, hielspoor)
- Niet-bacteriële tendinitis (tendovaginitis)
- Niet-bacteriële bursitis (bijv. Schouderbursa: subacromiale bursitis)
- Gewrichtskapselontsteking (synovitis)
Cortison-injectie in de knie
In de meeste gevallen wordt een cortisone-injectie in de knie in het gewricht gegeven. Meestal worden ontstekingsziekten van de knie op deze manier behandeld, die niet met andere behandelmethoden konden worden behandeld. Zo kunnen bijvoorbeeld reumatoïde artritis, artrose, gewrichtskapselontsteking of (niet-bacteriële) ontsteking van de slijmbeurs (bursitis) behandeld worden met cortison.
Cortisontherapie in het gewricht is bij aanvang van de therapie meestal niet de eerste keus van de arts. Dit komt omdat cortisontherapie (zelfs wanneer deze plaatselijk wordt toegepast) bijwerkingen kan hebben.
Mocht de behandelaar toch voor cortisontherapie kiezen, dan zal hij eerst de huid over het aangetaste gewricht desinfecteren. Dit is erg belangrijk om te voorkomen dat er huidbacteriën in de wond komen. Vervolgens wordt de naald door de gedesinfecteerde huid gestoken en wordt de cortison in het aangetaste gebied geïnjecteerd (bijv. Gewrichtsspleet of bursa).
Als het gewricht moeilijk bereikbaar is (zoals het heupgewricht), kan een röntgenapparaat of een echoapparaat worden gebruikt. Deze worden gebruikt om een beter overzicht te geven van de naaldgeleider en de behandelaar precies te laten zien waar de naald zich in het gewricht bevindt.
De punctie door de huid gaat gepaard met een lichte, scherpe pijn, vergelijkbaar met een vaccinatie. Tijdens de injectie kunt u druk voelen in het kniegewricht. Na de injectiespuit wordt met een steriel wattenstaafje druk uitgeoefend op de prikplaats om het bloeden te stoppen. De symptomen zouden nu na een paar uur moeten verdwijnen.
Soms kan de pijn aanvankelijk binnen de eerste twee dagen verergeren. Dit komt doordat de kristallijne structuur van de cortison het weefsel kan irriteren. Koelende of pijnstillers kunnen deze symptomen helpen bestrijden.
Cortison-injectie in het schoudergewricht
Het schoudergewricht kan ook ontstoken raken en dan pijn doen en beperkt worden in zijn mobiliteit. Tendinitis veroorzaakt door chronische irritatie is hier vaak verantwoordelijk voor. Een voorbeeld is het impingement-syndroom. Pezen (vooral van de supraspinatus-spier) of delen van het gewrichtskapsel worden in de gewrichtsruimte geknepen.
Deze ontstoken zachte weefsels kunnen worden behandeld met cortisontherapie. De geïrriteerde en ontstoken pezen genezen door middel van cortison. Het is echter belangrijk dat de schouder wordt ontzien om ervoor te zorgen dat de beschadigde weke delen genezen. Bursitis of reumatoïde artritis kan ook worden behandeld met cortisone-injecties.
De cortison heeft een ontstekingsremmende werking in het schoudergewricht en zorgt zo voor een vermindering van pijn en verhoogde mobiliteit. Het proces van de injectie met cortison is meestal hetzelfde als de injectie in andere gewrichten.
Voordelen van de cortisone-injectie in het gewricht

Behandeling met cortison (cortison) kan in tabletvorm via de bloedbaan (systemisch) worden uitgevoerd. Maar vooral bij gewrichtsaandoeningen is het toedienen van een cortison-injectie de effectievere oplossing om lokale ontstekingen te bestrijden.
Het actieve ingrediënt wordt direct geïnjecteerd waar het nodig is om de ontsteking effectief te bestrijden. Dus het risico is groot bijwerkingen die vaak voorkomen bij cortison ziek worden, aanzienlijk minder dan bij het innemen van tabletten, waarbij het actieve ingrediënt eerst door het hele lichaam moet worden getransporteerd.
Voor injectie worden zogenaamde kristalsuspensies gebruikt ("injectiespuit"). Het bijzondere eraan is dat het actieve ingrediënt in een alcoholische oplossing aanwezig is in de vorm van minuscule kristallen (<10 μm in diameter). Als ze in het zieke gebied worden geïnjecteerd, ontbinden ze slechts langzaam en werken ze dus gedurende een langere periode. Dit "depoteffect" zorgt voor langdurige pijnvrijheid. Op deze manier stelt de cortisone-injectie de patiënt in staat weer pijnloos te bewegen, zijn mobiliteit te vergroten en zijn kwaliteit van leven te verbeteren. Er moet echter voor worden gezorgd dat de plotselinge pijnvrijheid niet leidt tot overmatige belasting van het gewricht. De onderliggende ziekte kan terugkeren of verergeren.
Lees hier meer over onder Cortison-injectie
Hoe vaak moet een aanvraag worden ingediend?
Voor veel patiënten is een enkele applicatie voldoende om de symptomen te verhelpen. Afhankelijk van de voorbereiding houdt de ontstekingsremmende werking 3 weken aan. Als de ontsteking daarna niet volledig is verdwenen, mogen verdere cortisoninfiltraties niet te dicht bij elkaar worden uitgevoerd. Per voeg mogen niet meer dan 4 applicaties per jaar worden gebruikt.
Wanneer mag een cortisone-injectie niet worden gebruikt?
Een cortisone-infiltratie mag nooit worden uitgevoerd als een bekkenontsteking wordt vermoed!
Als u van plan bent om u te laten vaccineren of als u een vaccinatie heeft gekregen, mag u 8 weken ervoor of 2 weken erna geen cortisone-infiltratie krijgen.
Actieve ingrediënten
De meest voorkomende glucocorticoïden die worden gebruikt als kristalsuspensies voor gewrichtsaandoeningen zijn:
- B.etamethason
- Dexametason
- Triamcinolon
en - Prednisolon.
Ze verschillen in kracht en werkingsduur. Prednisolon heeft de kortste werkingsduur en heeft daarom niet langer de voorkeur. De keuze van het actieve ingrediënt is gebaseerd op de ernst van de ziekte en het gewenste ontstekingsremmende effect.
Betamethason (inclusief Diprosone® Depot)
Betametason is een kunstmatig geproduceerd glucocorticoïd dat een ontstekingsremmende werking heeft die 25 keer sterker is dan het lichaamseigen cortisol. Het bovengenoemde preparaat bevat betametason in twee vormen, een als betamethasondiproprionaat en een als betamethasondiwaterstoffosfaat. Beide lossen op verschillende snelheden op. Dit laatste lost sneller op en treedt in werking na enkele uren gedurende een periode van maximaal 4 dagen. Betametasondiproprionaat lost veel langzamer op en is daarom verantwoordelijk voor het langdurige effect van de bereiding van maximaal 6 weken. De te gebruiken dosering is afhankelijk van de grootte van het gewricht.
Dexamethason (inclusief Lipotalon®, Supertendin®)
Dexamethason is een van de glucocorticoïden op de lange termijn. Het wordt ook kunstmatig vervaardigd en heeft een ontstekingsremmend effect dat 30 keer sterker is dan het lichaamseigen cortisol. Het is onder meer in de handel verkrijgbaar als oplossing voor injectie. als dexamethasonacetaat en dexamethasonpalmitaat. Dit laatste is het actieve ingrediënt van Lipotalon®, een preparaat waarin het microkristallijne actieve ingrediënt verpakt is in vetbolletjes.
Triamcinolon (inclusief Lederlon®, TriamHEXAL®, Volon® A)
Triamcinolon wordt gebruikt in de vorm van triamcinolonacetaat, dat een ontstekingsremmende werking heeft die 5 keer sterker is dan het lichaamseigen cortisol. De werkingsduur na injectie in het gewricht is ongeveer 3 weken.