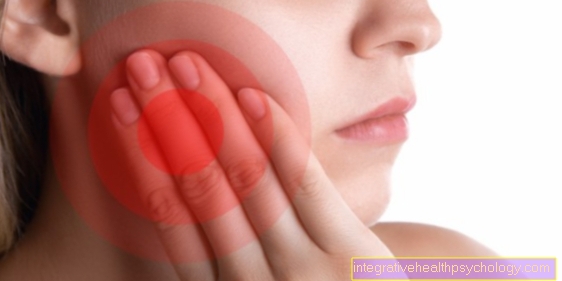
Erysipelas
definitie
Erysipelas is een veel voorkomende, acute infectie (ontsteking) in de lymfatische ruimten van de huid. Deze ontsteking verspreidt zich via de lymfevaten. Het wordt veroorzaakt door bacteriën (zie hieronder). Het toegangspunt voor deze bacteriën zijn verwondingen aan de huid. De ziekteverwekkers kunnen diepe scheuren (rhagades) of andere verwondingen binnenlaten.
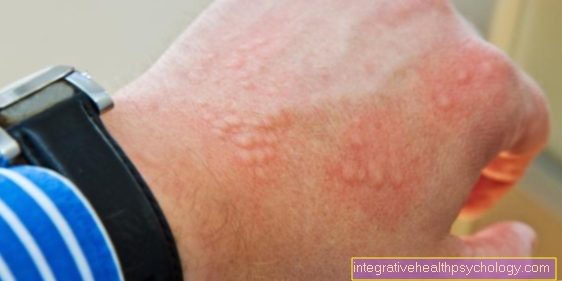
Oorzaken van Erysipelas
Een erysipelas wordt veroorzaakt door bacteriën. Deze bacteriën worden streptokokken genoemd.
Strepptococcus pyogenes is de meest voorkomende ziekteverwekker. Stafylokokken (Staphylococcus aureus = Staph. Aureus) kunnen ook zelden de trigger zijn. Staph. aureus is een kiem die fysiologisch op de huid voorkomt. Het komt van nature en bij elke persoon voor, bijvoorbeeld in de oksel, de voorhoofd-haarlijn of in de neusholte.
De erysipelas komt vaker voor bij immuungecompromitteerde patiënten, d.w.z. vooral bij ouderen en zieke mensen, evenals bij mensen met een immuundeficiëntie (bijv. Hiv-infectie).
Symptomen van de erysipelas
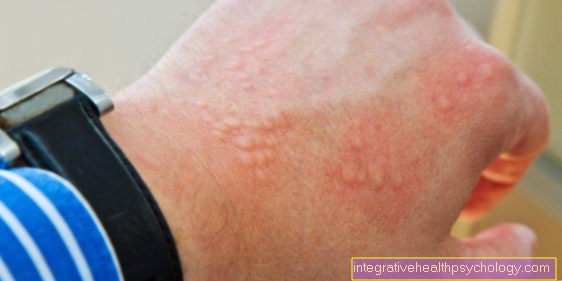
Er is een zwelling bij de toegangspoort die rood en brandend is. Meestal is dit gebied ook oververhit.
Deze veranderingen in de huid worden altijd scherp afgebakend en kunnen ook gepaard gaan met de vorming van blaren. De De huid is gespannen en schijnt. Naast de plaatselijke pijn, jeuk (De huid jeukt) bestaan uit.
Binnen enkele uren verspreidt de ontsteking zich langs de lymfevaten (vlamachtig en onregelmatig). Genezing begint vanuit het centrum.
Meestal komt deze ziekte voor Onderbeen Aan. In het geval van gezichtsbetrokkenheid, waar het bindweefsel losser is, kan een nogal diffuse roodheid en zwelling worden vastgesteld. De scherpe rand zoals op het onderbeen ontbreekt.
Met het begin van de erysipelas (wondroos) of soms voordat het gaat om algemene symptomen zoals Koorts, koude rillingen en misselijkheid.
Kleine verwondingen, die als toegangspoort hadden kunnen dienen, kunnen nog steeds zichtbaar zijn.
Lokalisatie van een erysipel
Erysipelas op het gezicht
Naast de meest voorkomende locatie van erysipelas op de benen, komt deze bacteriële huidinfectie vaak voor op het gezicht en wordt dan een aangezichtsroos genoemd (LET OP: gevaar voor verwarring met een herpes zoster-infectie op het gezicht, ook wel aangezichtsroos genoemd).
De oorzaak en het mechanisme van erysipelas op het gezicht zijn dezelfde als die op de benen. Het toegangsportaal bevat vaak kleine verwondingen in het gebied van de neus of mond (bijvoorbeeld kleine scheurtjes in het gebied van neusgaten of mondhoeken), kleine sneetjes in de gezichtshuid (bijvoorbeeld door scheren) of geopende puistjes.
De symptomen (karmozijnrode, beperkte, schilferige huid, tekenen van ontsteking, koorts, pijn, mogelijk blaarvorming, enz.) Zijn dezelfde als bij alle andere erysipela's, de lymfeklieren, die kunnen worden aangetast en opgezwollen in een erysipel op het gezicht, worden hier meestal aangetroffen in het gebied van de nek, onderkaak of oor.
Een onmiddellijke start van antibiotische therapie is zelfs nog belangrijker in het geval van erysipelas op het gezicht dan in andere aangetaste delen van het lichaam, omdat levensbedreigende complicaties worden gevreesd. Deze omvatten bijvoorbeeld de betrokkenheid van de oogkas en het daaruit voortvloeiende risico voor de oogfunctie, een bloedstolsel in de hersenaders (sinusveneuze trombose) of een ontsteking van de hersenvliezen en dus een infectie in de hersenen.
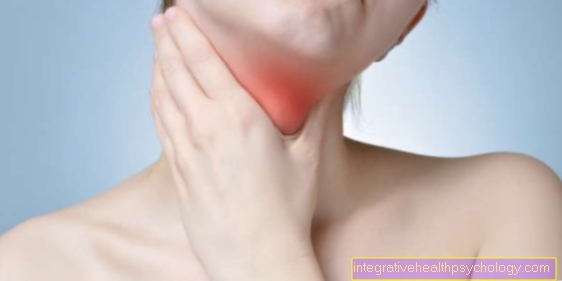
Erysipelas op het oor
In het geval van erysipelas op het oor worden voornamelijk de huid en het onderhuidse weefsel van de oorschelp aangetast, en de ontsteking kan zich ook verspreiden naar de oorlel en de huid van het gezicht direct naast het oor.
De oorzaak van de erysipelas is ook hier de penetratie van bacteriën (groep A streptokokken) door kleine huidafwijkingen van het oor, de belangrijkste symptomen zijn sterke roodheid, opwarming, pijn en zwelling van de oorschelp met bijbehorende koorts, mogelijk zwelling van de lymfeklieren in het oorgebied en een algemene Ziek zijn.
Het is belangrijk om als onderdeel van de diagnose de uitwendige gehoorgang en het middenoor te onderzoeken om te bepalen of de ontsteking zich tijdig heeft verspreid.
Naast een gelijktijdige infectie van het midden- en / of binnenoor hebben erysipelas van het oor dezelfde levensbedreigende complicatiemogelijkheden als serysipelas in het gezicht (meningitis, cerebrale veneuze trombose, ontsteking van de oogkas). Het is dus ook hier waar dat de onmiddellijke start van een adequate antibioticatherapie essentieel is.
Complicaties van erysipelas
Als de ziekte bijzonder ernstig is, kunnen blaren ontstaan in het getroffen gebied.
Dit wordt medisch bulleuze erysipelas (bulla = blaas) genoemd.
Als er een bloeding is, wordt de ziekte hemorragische erysipelas genoemd (heem = rood bloedpigment).
De meest ernstige vorm is de gangreneuze erysipelas (gangreen = ziekte veroorzaakt door bacteriën die ervoor zorgen dat individuele delen van het lichaam gaan “rotten”).
Een andere complicatie is de neiging tot terugval, d.w.z. erysipelas komen altijd voor.
De recidieven komen vaak op dezelfde plaats voor. Door de recidieven kan het lymfekanaal aan elkaar kleven, waardoor lymfoedeem ontstaat.
Lymfoedeem is de zwelling die wordt veroorzaakt door de overdracht van lymfevloeistof naar het omliggende weefsel.
Mogelijk bent u ook geïnteresseerd in het onderwerp: Gangreen
diagnose
Om de Erysipelas er wordt vooral gekeken naar de symptomen en het optreden van de ziekte.
De typische combinatie van zwelling, roodheid, opwarming en scherpe afbakening op de hierboven beschreven voorkeursplaatsen (vooral de onderbenen) laat nauwelijks een andere diagnose toe.
Ook zeker Laboratoriumwaarden kan nuttig zijn.
De meeste van hun zijn Leukocyten (witte bloedcellen) verhoogt dat BSG (Sedimentatiesnelheid) en dat CRP (C-reactief proteïne, CRP-waarde) verlengd.
Alle drie zijn tekenen van ontsteking. De waarden zijn echter ook erg onspecifiek. Ze zijn ook verhoogd bij andere soorten ontstekingen (bijv. Appendicitis of griepachtige infecties).
Als u een erysipelas vermoedt, moet u de zoektocht naar de toegangspoort niet negeren.
Therapie en antibiose van erysipelas
Wanneer de eerste tekenen van erysipelas optreden, moet zo snel mogelijk een adequate therapie worden gestart om ernstige complicaties (zoals lymfecongestie, flebitis, bloedvergiftiging, nierontsteking, enz.) Te vermijden.
De therapie waar elke behandelend arts meestal als eerste zijn toevlucht neemt - het zogenaamde voorkeursgeneesmiddel - is de toediening van hoge doses antibiotica. Dit is een antibioticum uit de groep van penicillines of cefalosporines, dat, afhankelijk van de ernst van de ziekte, via de ader (iv; dan meestal in het ziekenhuis) of als tablet (oraal; als poliklinische therapie bij de huisarts) wordt toegediend . Omdat dit in de meeste gevallen groep A streptokokken zijn (Streptococcus pyogenes) en deze zijn normaal gesproken gevoelig voor penicilline, mocht dit antibioticum de erysipelas bevatten en bestrijden. Als de patiënt allergisch is voor penicillines of als, in uitzonderlijke gevallen, resistentie is tegen penicilline in de bacterie die het probleem veroorzaakt, wordt erytromycine of clindamycine gebruikt. Als er een vermoeden bestaat dat naast de klassieke erysipelas (gemengde infectie, bijv. Met Staphylococcus aureus) andere pathogenen bij de infectie betrokken zijn, is de kans groter dat een cefalosporine wordt gebruikt. Het antibioticum moet ongeveer 10-14 dagen worden ingenomen of via de ader worden toegediend, zelfs als de symptomen al na een paar dagen aanzienlijk verbeteren.
Naast antibiotische therapie kunnen pijnstillers en antipyretische middelen (zoals ibuprofen, paracetamol) worden gegeven om de begeleidende symptomen van de erysipelas te verlichten. Bovendien moet het door de erysipelas aangetaste lichaamsdeel zo min mogelijk worden bewogen, zodat in de meeste gevallen zelfs bedrust wordt voorgeschreven. Het aanbrengen van een spalk en het optillen kan ook handig zijn als de erysipelas optreedt op een arm of been. Daarnaast heeft het koelen van het zieke gebied een extra pijnverlichtend effect en vermindert het de zwelling.
Aangezien immobilisatie of bedrust het risico op het ontwikkelen van een bloedstolsel (trombose) in de aderen verhoogt, kan tromboseprofylaxe van meet af aan noodzakelijk zijn (toediening van een bloedverdunnende, antistollingsmiddel). Het aantrekken van compressiekousen of een compressieverband nadat het getroffen lichaamsdeel voor de eerste keer is afgenomen, kan ook voorkomen dat vocht zich ophoopt in het weefsel en de terugkeer van bloed in de aderen bevorderen. Naast acute behandeling is het ook belangrijk om het toegangspunt voor de erysipelaspathogenen (huidletsels) te vinden, die zo snel mogelijk moeten genezen.
Cursus
Bij mensen met een versterkt immuunsysteem en de juiste antibioticabehandeling geneest de erysipelas meestal goed.
Desalniettemin moet de erysipelas / wondroos altijd serieus worden genomen, omdat er snel complicaties kunnen optreden. Er is dan het risico van Flebitis, of zelfs de Bloedvergiftiging (sepsis).
Als de bacteriën zich in de diepte verspreiden, kan levensbedreigende phlegmon optreden. Phlegmon is een ontsteking van de diepe huidlagen die zich kan verspreiden naar spieren en pezen.
Is Erysipelas besmettelijk?
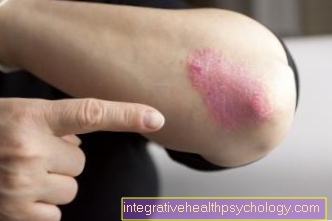
Over het algemeen is een bestaande erysipelas-infectie niet besmettelijk voor andere mensen met een intacte huid en een goed werkend immuunsysteem. De veroorzakende bacteriën kunnen zonder problemen op de huid of slijmvliezen van de meeste mensen worden aangetroffen.
Het wordt pas gevaarlijk als de bacteriën het lichaam kunnen binnendringen via een huid- of slijmvliesdefect en het immuunsysteem kunnen uitdagen met een infectie. Dit kan met name gebeuren wanneer de fysiologische huidbarrière (bijv. Door scheuren in de huid, snijwonden, huidaandoeningen etc.) wordt vernietigd en er een toegangspoort wordt gevormd. Als dit het geval is, is het immuunsysteem bij gezonde mensen meestal nog in staat de verspreiding van de ziekteverwekker en daarmee de infectie tegen te gaan. Als het lichaam om verschillende redenen echter een verzwakt immuunsysteem heeft, kan de ontwikkeling van erysipelas niet langer worden voorkomen.
Erysipelas kan alleen besmettelijk zijn als er een overdracht van bacteriën van het wondgebied van de patiënt naar bestaande huidafwijkingen bij een andere immuungecompromitteerde persoon plaatsvindt.
Richtlijn in een erysipel
Volgens de richtlijn van de Duitse Dermatologische Vereniging (DDG) met betrekking tot streptokokkeninfecties van de huid en slijmvliezen is erysipelas een invasieve pathogene infectie die 100 van de 100.000 inwoners treft en voornamelijk op de benen of het gezicht voorkomt.
De diagnose van erysipelas wordt meestal klinisch gesteld, er moet altijd naar een toegangspoort (huiddefecten) en risicofactoren (veneuze zwakte, diabetes mellitus, enz.) Worden gezocht, en de ziekteverwekker moet worden bepaald door middel van een uitstrijkje van het getroffen gebied om met de juiste antibioticatherapie te beginnen. kan.
De eerste keuze voor een zuivere streptokokkeninfectie is de toediening van penicilline G of V, maar als er een vermoeden bestaat van een bijkomende infectie met een andere bacterie (meestal Staphylococcus aureus), moet het ofwel een 1e generatie cefalosporine zijn. of een bèta-lactam-antibioticum met bèta-lactamaseremmers (amoxicilline + clavulaanzuur) kan worden gebruikt. In het geval van een penicilline-allergie, moet erytromycine of clindamycine worden gebruikt. Als er een ernstige initiële infectie is, wordt de antibioticatherapie meestal eerst gestart met het toedienen van het antibioticum via de ader, maar als de symptomen verbeteren, kan meestal na 2-3 dagen worden overgeschakeld op tabletten.
Over het algemeen voorziet de richtlijn voor de behandeling van erysipelas in een totaal van 10-14 dagen antibioticumtoediening, die kan worden ondersteund met verdere symptomatische therapie (bedrust, verhoogde positie, koeling, anticoagulatie, enz.).
profylaxe
Het is belangrijk dat mensen die het risico lopen erysipelas op te lopen zich hier goed tegen beschermen.
Mensen met een verzwakt immuunsysteem lopen een bijzonder risico. Dit zijn onder meer ouderen, diabetici, maar ook patiënten met bloedsomloopstoornissen. De huid moet zorgvuldig worden verzorgd. Dit beschermt het tegen verwondingen zoals kleine scheurtjes in de huid.