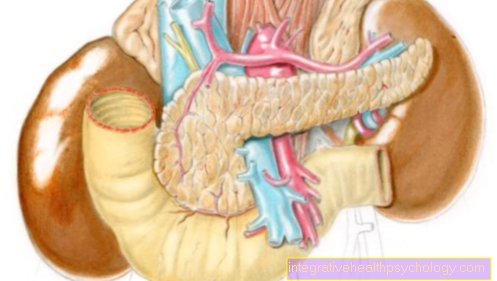
Therapie van galwegkanker
Synoniemen in de breedste zin van het woord
Therapie van galwegcarcinoom, galwegtumor, behandeling van galwegcarcinoom, cholangiocellulair carcinoom (CCC), cholangiocarcinoom, galkanker, Klatskin-tumor, hilarisch cholangiocarcinoom
Notitie
Alle hier gegeven informatie is slechts van algemene aard, tumortherapie hoort altijd in handen van een ervaren oncoloog (tumorspecialist)!
Opmerking: kanker van de galwegen
Het is een voortzetting van het onderwerp galwegkanker.
Enscenering
Een exacte beoordeling van het tumorstadium is vaak pas mogelijk na de operatie, wanneer de tumor is verwijderd (weggesneden) en het chirurgische preparaat (weggesneden materiaal) en de lymfeklieren weefsel (histologisch) zijn onderzocht.
1. T-fasen:
- T0: Geen bewijs van de primaire tumor
- Tis: Carzinoma in situ. Dit is een beginnende tumor die niet door het basismembraan is gebroken en daarom niet kan uitzaaien omdat het geen verbinding heeft met bloedvaten.
- T1: tumor is beperkt tot één galkanaal
- T2: Infiltratie buiten het galkanaal
- T3: Ingegroeid (infiltratie) in de lever, galblaas, pancreas en / of takken van de poortader (Vena portae) en takken van de leverslagader (Arteria hepatica) elk van links of rechts.
- T4: Tumor groeit uit tot een of meer aangrenzende structuren: hoofdstam van de poortader of zijn takken van de rechter en linker lobben van de lever, de leverslagader (gewone leverslagader) of naburige organen zoals de dikke darm (colon), maag, twaalfvingerige darm en Buikwand.
2. N trappen:
- N0: Geen lymfekliermetastasen detecteerbaar
- N1: omliggende (regionale) lymfekliermetastasen tussen de porta hepatica en het duodenum (hepatoduodenale ligament) aangetast.
3. M-fasen:
- M0: geen metastasen op afstand detecteerbaar
- M1: metastasen op afstand (vooral lever, later ook longen)
Van de Klatskin-tumordie ontstaat bij de samenvloeiing van de galwegen van de rechter en linker lobben van de lever heeft een speciale verdeling. Dit wordt ook wel de classificatie genoemd Bismut Corlette:
Type I:
De tumor infiltreert alleen het gemeenschappelijke leverkanaal.
Type II:
De tumor bereikt de bifurcatie van het gemeenschappelijke leverkanaal
Type IIIa:
De tumor infiltreert het galkanaal voor de rechterkwab van de lever (ductus hepaticus dexter) en bereikt ook de bijbehorende instroom van het leversegment
Type IIIb:
De tumor infiltreert het galkanaal voor de linkerkwab van de lever (ductus hepaticus sinister) en bereikt de bijbehorende instroom van het leversegment
Type IV:
De tumorinfiltratie bereikt de galwegen van het leversegment aan de rechter- en linkerkant.
behandeling
De therapie van galwegcarcinoom blijkt erg moeilijk te zijn, aangezien de carcinomen vaak in een niet-geneesbaar (niet-curatief) stadium worden aangetroffen. Genezing is echter alleen mogelijk door een operatie waarbij de hele tumor kan worden verwijderd, inclusief de aangetaste lymfeklieren. Als de tumor te ver is gevorderd en een operatie niet meer mogelijk is, is palliatieve therapie aangewezen. Dit betekent dat een curatieve aanpak niet meer mogelijk is en dat de therapie de door de tumor veroorzaakte symptomen kan verlichten.
- Operationele aanpak
Volledige chirurgische verwijdering van de tumor is de enige genezende therapie voor deze ziekte. Helaas kan slechts bij 20% van de getroffenen een chirurgische ingreep worden uitgevoerd. Patiënten met een Klatskin-tumor van Bismut Corlette type I en II zullen bijvoorbeeld een operatie ondergaan.
Tijdens de operatie wordt, naast de aangetaste galwegen, de galblaas (Cholecystectomie), de aangrenzende lymfeklieren, vaak ook een deel van de lever (Gedeeltelijke leverresectie) verwijderd, omdat de tumor er vaak al in is gegroeid. Het herstellen van een vlotte afvoer van gal is belangrijk tijdens de operatie. Levertransplantatie kan worden overwogen bij bepaalde patiënten met inoperabele galwegkanker.
- Pathologische diagnostiek
Na verwijdering door de patholoog wordt de galwegtumor fijnweefsel (histologisch) beoordeeld. Hiervoor wordt het tumorspecimen op bepaalde punten en aan de snijvlakken gesneden. Van deze monsters worden flinterdunne coupes gemaakt, gekleurd en onder de microscoop beoordeeld. De Tumor type bepaald, beoordeelde de verspreiding ervan in de galblaaswand en onderzocht de verwijderde lymfeklieren op tumorbetrokkenheid. Ook is het belangrijk dat er voldoende afstand is tussen de tumormarges en gezond weefsel zodat er geen tumorcellen aan de incisiemarge mogen zitten waardoor de tumor later weer kan groeien (recidief). Pas na de pathologische bevindingen kan de tumor duidelijk worden geïdentificeerd TNM-classificatie, dat is de primaire tumor (T), de lymfeklieren (N) en de verre metastasen (M.) beschrijft, zijn geclassificeerd.
- chemotherapie
Helaas zijn galtumoren er vaak niet erg gevoelig voor Cytostatica ("kankermedicijnen")zodat chemotherapie weinig kans van slagen heeft in de zin van zinvolle levensverlenging. Talrijke onderzoeken zijn op zoek naar een geschikte combinatie van cytostatica en andere geneesmiddelen die de tumorgroei effectief remmen.
- Stralingstherapie (radiotherapie)
Stralingstherapie is ook niet erg succesvol bij galwegkanker. Bovendien moet rekening worden gehouden met de stralingsgevoeligheid van naburige organen (zoals de dunne darm, lever en nier); de stralingsdosis moet dan dienovereenkomstig lager worden gekozen. Een andere optie is de zogenaamde Bestraling van kleine oppervlakken (Brachytherapie). Bij deze therapie wordt bij een ERCP-onderzoek (indien nodig PCT-onderzoek; zie diagnose galwegkanker) met een katheter een kleine stralingsbron in de directe omgeving van de tumor ingebracht. Dit kan dan ter plaatse het stralingstherapeutische effect uitoefenen.
U vindt meer informatie onder ons onderwerp: radiotherapie
- Fotodynamische therapie
De Fotodynamische therapie (PDT) is een relatief nieuwe therapievorm: vóór de eigenlijke behandeling wordt een geneesmiddel via de ader (intraveneus) toegediend. Dit medicijn is een zogenaamde fotosensibilisator, die zich vrij selectief ophoopt in het tumorweefsel en het bijzonder gevoelig maakt voor licht. Fotoactivering door middel van licht met een lage golflengte wordt 2 dagen na toediening van het medicijn uitgevoerd. Voor een ERCP of PTC wordt een sonde in het galkanaal geplaatst, die het licht uitzendt. De geactiveerde fotosensibilisator in het tumorweefsel kan de cellen vernietigen en de tumor doen smelten. Momenteel worden pogingen ondernomen om de penetratiediepte van de PTD te verbeteren.
PTD heeft echter ook enkele bijwerkingen. Het kan bijvoorbeeld een Ontsteking van de galwegen komen (Cholangitis). Daarnaast kan de fotosensibilisator soms ook worden gebruikt om andere weefsels voor licht te sensibiliseren, zodat onzorgvuldige blootstelling aan de zon brandwonden aan de huid kan veroorzaken. huid kan komen (fototoxische huidbeschadiging).
Palliatieve therapie
Palliatieve therapie speelt een belangrijke rol bij de behandeling van galwegkanker. Bijzondere aandacht moet worden besteed aan de uitstroom van gal bij geelzucht. Hiervoor is de ERCP beschikbaar. Tijdens dit onderzoek heeft a Plastic buizen (Stent) wordt in het vernauwde galkanaal geplaatst om weer af te voeren. Als de galkanalen niet kunnen worden onderzocht, kan de gal naar buiten worden afgevoerd. Voor dit doel wordt een Percutane transheptische drainage (PTD) geplaatst. Door de Geelzuchtworden veel symptomen verlicht en worden sommige complicaties voorkomen, zoals hepatisch coma en infectie van de gal (cholangitis), waardoor de overlevingstijd wordt verlengd en de kwaliteit van leven behouden blijft. Ook te overwegen zijn de Tumorpijndat in de loop van de ziekte door een ervaren Pijntherapeuten moet worden behandeld.
Een belangrijke begeleidende maatregel voor alle tumorpatiënten in het late stadium zou psychosociale therapie moeten zijn, bijvoorbeeld in de vorm van zelfhulpgroepen.



















.jpg)