trombose
Synoniemen in bredere zin
- Diepe veneuze trombose (DVT)
- Flebotrombose
- veneuze trombose
- Bekkenveneuze trombose
- Veneuze trombose
- Bloedproppen
- Veneuze trombose in het been
- Trombose in het onderbeen
- Economy class-syndroom
- Toeristenklasse-syndroom
- Trombose in vliegtuigen
Engels: diepe veneuze trombose

Definitie van trombose
Onder één trombose betekent het stollen van het bloed (stolselvorming) in het bloedvatstelsel, wat leidt tot een bloedstolsel (trombus) Met constipatie van het bloedvat. Hierdoor wordt de bloedcirculatie verstoord en is bloedcongestie voor de sluiting het gevolg. Trombose komt van het Griekse woord "trombose", wat "stremmen" betekent.
Lees hier meer over het onderwerp: Bloedstolling
Oorzaak en oorsprong
Het van Rudolf Virchow De triade beschreven in 1856 (Virchow's triade) voor de ontwikkeling van trombose is vandaag de dag nog steeds onbeperkt.
In zijn triade beschreef hij drie hoofdoorzaken van de ontwikkeling:
1. Het vertragen van de bloedstroom
Een vertraging of stilstand van de bloedstroom treedt op natuurlijke wijze op als er een gebrek aan lichaamsbeweging of een blokkering van bloedpaden is, b.v. door de kniegewrichten langdurig te buigen tijdens langeafstandsvluchten (trombose over lange afstand, reistrombose).
Onvoldoende doorbloeding treedt ook op na chirurgische ingrepen. De postoperatieve bedrust leidt tot onvoldoende activering van de spierpompen in de kuitspieren. Bij het lopen spannen de kuitspieren zich aan en legen zo de veneuze vaten, waardoor trombose wordt voorkomen.
De postoperatieve bedrust leidt tot een verhoogde bloedstop - het risico voor één trombose stijgt.
De operatie van het kunstkniegewricht wordt beschouwd als een patiënt met een hoog risico op trombose, kunstmatig heupgewricht, Prostaatoperaties en operaties op de long.
2. Verandering in de samenstelling van het bloed
De samenstelling van het bloed verandert dagelijks met de toename van vocht. De verhouding tussen vloeistof en bloedcellen is ongeveer 50:50. Een gebrek aan vocht leidt tot een verschuiving van de verhouding ten gunste van de bloedcellen (bijvoorbeeld door overmatig zweten of onvoldoende vochtopname). Dit verdikt het bloed. De Risico op trombose stijgt.
Na de operatie reageert het lichaam op bloedverlies met een verhoogde neiging tot stollen om het bloedverlies te beperken. Het gevolg is dat de Neiging tot trombose neemt ook toe.
3. Verandering / beschadiging van de vatwand
Veranderingen / beschadigingen aan de vaatwand treden vooral op in het arteriële vaatstelsel Als onderdeel van het verouderingsproces treedt een toenemende vasculaire calcificatie (arteriosclerose) op. Als deze vaatverkalking uitbreekt, vormt zich direct een trombose over het vaatdefect. In het gebied van de kransslagaders wordt het gebied achter de trombose niet meer van bloed voorzien en treedt er een hartinfarct op. Maar ook ontsteking van de vaatwand kan tot ontsteking leiden.
lokalisatie

De diepe aders in de benen (2/3 van alle trombose)> bekkenaders worden het vaakst aangetast.
Aders worden vooral vaak aangetast vanwege de langzame doorbloeding. Trombose van de aderen wordt ook wel flebotrombose genoemd.
Andere locaties zijn het atrium van het hart, vooral als er atriale fibrillatie is.
Trombose kan ook in het oog optreden.
Lees hier meer over op: Trombose in het oog.
Oorzaken / risicofactoren
Er zijn veel risicofactoren die het risico op trombose verhogen. Juist de combinatie van verschillende risicofactoren vergroot het risico.
Net zo veilige risicofactoren geldig zijn:
- Operaties (in het bijzonder. kunstmatig heupgewricht en kunstmatig kniegewricht)
- Zwaarlijvigheid
- Rook
- Geslacht (vrouwen> mannen)
- Sedentaire levensstijl (langeafstandsvluchten = economy class-syndroom)
- Bevalling
- Spataderen (Varicosis)
- Bloedziekte (leukemie)
- Hartziekte (in het bijzonder Boezemfibrilleren)
- Medicijnen (in het bijzonder orale anticonceptiva ("pil”))
- Tumorziekten (bijv. Prostaatkanker of Alvleesklierkanker)
- Erfelijke ziekten:
De APC-weerstand ("Factor V Leiden-mutatie") is de meest voorkomende erfelijke ziekte die gepaard gaat met een risico op trombose. Het risico op trombose is 7-100 keer hoger (afhankelijk van erfelijkheid).
Antitrombine III-deficiëntie (AT III) treft vooral jongere patiënten
Proteïne C- en proteïne S-deficiëntie: Als deze anticoagulerende factoren worden verminderd door een aangeboren tekort, kan trombose al in de adolescentie optreden.
Hyperhomocysteïnemie is een overgeërfd verminderde afbraakvermogen van homocysteïne met sterk verhoogde homocysteïnespiegels in het bloed. Gevolgen zijn onder meer een verhoogd risico op trombose.
Alle genoemde erfelijke ziekten kunnen worden vastgesteld door middel van bloedonderzoek. - Leverziekten met onvoldoende vorming van stollingsfactoren (bijv. Levercirrose)
Lees ook: Trombose tijdens het gebruik van de pil en Trombose veroorzaakt
Frequentie / voorkomen
In Duitsland ca. 200.000 trombose per jaar geregistreerd. Vrouwen worden voornamelijk getroffen.
Symptomen / klachten
Er zijn geen duidelijke aanwijzingen of tekenen om de aanwezigheid van trombose te bewijzen. De symptomen kunnen sterk variëren, zodat een trombose ook asymptomatisch kan zijn (1/3 van alle gevallen).
Symptomen die veel voorkomen zijn:
- pijnlijke kuitpijn
- Toename van ongemak bij het staan, afnemen bij liggen
- verhoogde adermarkeringen van de oppervlakteaderen (bypasscircuit), vooral de voorkant van het scheenbeen = Pratt-waarschuwingsaders
- oververhit raken
- strakke, glanzende huid
- Kuitdrukpijn (Lowenberg-teken)
- Kalf pijn tijdens het lopen (Hohmann-teken)
- Zoolpijn wanneer er druk wordt uitgeoefend op de binnenzool van de voet (Payr-teken)
- koorts
- Toename van ontstekingen in het bloed
diagnose
Er zijn twee manieren om trombose veilig te diagnosticeren. Naast de symptomen die op trombose duiden, zijn er apparaatondersteunde opties voor:
- Doppler-echografie (echografie)
- Contrastmiddelweergave van het veneuze systeem (flebografie)
Met Doppler-echografie (echografie / echografie) kan de stroomsnelheid in het vaatstelsel worden weergegeven. Als er een veneuze trombose is, wordt een onderbreking van de bloedstroom gedetecteerd.
Het echo-onderzoek heeft geen bijwerkingen.
Lees meer over het onderwerp: Doppler-echografie
De contrastmiddelweergave van het veneuze systeem is de veiligste methode om trombose te detecteren.
Bij deze methode krijgt de patiënt contrastmiddel in een ader in de achterkant van de voet. Onderbrekingen in het vaatstelsel kunnen onder röntgenbesturing worden weergegeven.
De risico's van het onderzoek zijn allergische reacties en de lage stralingsbelasting van het onderzoek.
Omdat het contrastmiddel jodium bevat, mag dit onderzoek niet worden uitgevoerd bij bekende jodiumallergieën of hyperthyreoïdie.
Voor bloedonderzoek / laboratoriumwaarden is het zogenaamde D-dimeer beschikbaar.
D-dimeren worden gevormd wanneer trombose wordt afgebroken en kunnen in het bloed worden opgespoord. Als deze waarde wordt verhoogd, duidt dit op trombose. Het D-dimeer wordt altijd verhoogd na operaties en vaak bij tumoraandoeningen.
Lees meer over het onderwerp: Detecteer trombose
Herken een trombose
Een trombose is een bloedstolsel in het vaatstelsel dat het bloedvat verstopt en de bloedstroom verhindert.
Het bloed hoopt zich uiteindelijk op in het aangetaste deel van het lichaam, waardoor het een zwelling, naar saai, spierpijn en het aangetaste deel van het lichaam wordt blauw of rood.
Met behulp van deze typische symptomen kunnen getroffen personen zelf al een trombose herkennen.
Andere symptomen die op trombose kunnen duiden, zijn een gevoel van spanning, een zwaar gevoel, oververhitting of toegenomen adermarkeringen op het aangetaste deel van het lichaam. Een toename van het ongemak bij het staan en een afname van het ongemak tijdens het liggen zijn eveneens kenmerkend. Bij verdenking op trombose dient altijd een arts te worden geraadpleegd. Dit kan door middel van verschillende onderzoeksmethoden, zoals Laboratoriumcontroles en een Doppler-echografie, een speciaal echografisch onderzoek van de aders, trombose met een hoge mate van zekerheid detecteren en uiteindelijk de behandeling starten.
Therapie van trombose

Therapiedoelen zijn:
- om te voorkomen dat de trombose groeit
- om verspreiding van een stolsel (embolie) te voorkomen
- Om de oorspronkelijke bloedstroom te herstellen.
De vorm van therapie die wordt gestart, is afhankelijk van de locatie, grootte en duur van het bestaan van de trombose.
Het bloedstolsel verandert in korte tijd in een litteken. Daarom moet trombosetherapie binnen de eerste 10 dagen worden gestart om het oorspronkelijke vat te kunnen behouden.
De volgende therapieopties zijn beschikbaar:
- geneesmiddeloplossing van het stolsel (trombolyse)
- chirurgische verwijdering van het stolsel (throbectomie)
- Overbrugging door chirurgisch bypass-circuit (bypass)
Zoals de therapeutica staat Heparine (tegenwoordig meestal heparines met laag molecuulgewicht met minder complicaties) en voor de latere fase Marcumar beschikbaar (op voorwaarde dat er geen contra-indicaties zijn) en geneesmiddelen die trombose oplossen.
Heparine voorkomt dat de trombus groeit en vermindert het risico daarop Longembolie.
Tromboseoplossende geneesmiddelen (fibrinolytica) hebben het risico dat bij gebruik bloedingen kunnen optreden.
Daarom mag lysistherapie niet worden gebruikt na zware operaties hoge bloeddruk, Zwangerschap of oudere leeftijd.
Kousen (steunkousen)

Naast medicamenteuze behandeling met heparine en rivaroxaban worden fysieke maatregelen zoals het gebruik van compressiekousen gebruikt om trombose te behandelen.
Steunkousen zijn speciaal en individueel aangepaste kousen die worden gedragen door het door de trombose getroffen lichaamsdeel. Steunkousen oefenen externe druk uit op het aangetaste, verstopte bloedvat, wat de uitstroom van bloed vergemakkelijkt. Dit leidt tot een vermindering van pijn en zwelling in het aangetaste deel van het lichaam en op de lange termijn om huidveranderingen te voorkomen.
Met gelijktijdige matige beweging van het aangetaste lichaamsdeel (Activering van de spierpomp) de doorbloeding wordt verder verbeterd. Steunkousen zijn verkrijgbaar in vier verschillende sterktes (Rangen één tot vier) beschikbaar.
Graad twee wordt meestal gebruikt om een trombose te behandelen. Steunkousen moeten ongeveer om de zes maanden opnieuw worden voorgeschreven omdat ze na verloop van tijd hun kracht en dus hun effectiviteit verliezen.
Afhankelijk van de locatie van de trombose kunnen zowel compressiekousen in halfdijbeen-, knie- of dijbeenlengte als panty's worden gebruikt. Andere klinische beelden waarin compressiekousen worden gebruikt zijn, naast veneuze trombose, lymfoedeem, spataderaandoeningen of chronische veneuze insufficiëntie. Steunkousen kunnen ook profylactisch worden gedragen om trombose te voorkomen, bijvoorbeeld na een operatie.
Complicaties
De meest gevreesde complicatie is deze Longembolie.
Als het bloedstolsel (trombus) heel losjes aan de vaatwand hecht, kan het loskomen. De trombus zwemt nu met de bloedstroom terug naar het hart en vervolgens naar de longen. De longslagaders worden steeds smaller. Het bloedstolsel blokkeert het vat en vormt een longembolie.
Het deel van de longen achter de verstopping kan niet meer deelnemen aan gasuitwisseling. Als de trombus erg groot is, worden grote delen van de longen niet meer van bloed voorzien voor gasuitwisseling. Als de capaciteit van de bloedstroom in de resterende longen is uitgeput, raakt het hart snel overbelast (Juiste hartspanning) met levensbedreigende complicaties.
Longembolie wordt vaak niet opgemerkt. Een longembolie kan ook bij de helft van alle trombose worden vastgesteld zonder dat de patiënt er iets van merkt. In deze gevallen spreekt de dokter van een occulte, d.w.z. verborgen longembolie.
Bekkenveneuze trombose heeft het hoogste risico op longembolie.
Posttrombotisch syndroom is een veel voorkomende late complicatie.
Profylaxe van trombose
Naar Profylaxe van trombose Voor de operatie worden compressiestronken aangebracht en wordt heparine (heparinederivaten met laag molecuulgewicht) als injectie toegediend. De dosering hangt af van het risicopotentieel van de patiënt (al een trombose gehad?) En de operatie (risicovolle operatie zoals kunstmatig kniegewricht, kunstmatig heupgewricht) van.
Vroege lichaamsbeweging is ook belangrijk voor de bloedcirculatie.
U kunt meer vinden over tromboseprofylaxe onder ons onderwerp: Profylaxe van trombose
Nadat de trombose is overwonnen, wordt vaak een bloedverdunnende medicatie gegeven voor een beperkte periode (6-12 maanden) (Marcumar) gegeven om nieuwe trombose te voorkomen.
voorspelling

Veel trombose genezen zonder gevolgen na tijdige therapie. Met name als een trombose niet tijdig wordt gedetecteerd, is de kans op blijvende schade groot.
Als een trombose niet wordt behandeld, zal na een paar dagen littekenweefsel uit het bloedstolsel ontstaan. Dit littekenweefsel vormt meestal een nieuw kanaal, d.w.z. een nieuw vat. Problemen met de nieuwe vaten zijn echter dat ze geen veneuze kleppen hebben. Veneuze kleppen laat het bloed maar in één richting stromen (richting het hart).
Een mogelijk gevolg van de ongecontroleerde bloedstroom als gevolg van de ontbrekende veneuze kleppen is een overbelasting van het oppervlakkige veneuze systeem. Spataderen (Varices) kunnen ontstaan.
Het volledige plaatje van overbelasting wordt posttrombotisch syndroom genoemd.
De gevolgen zijn:
- Waterretentie in het weefsel (oedeem)
- de ontwikkeling van spataderen (varices)
- ontsteking van de huid (dermatitis) en
- de vorming van open zweren (ulcus cruris).
Als er eenmaal trombose is geweest, is de kans op een nieuwe trombose groot! Vooral mannen lopen een groot risico op re-trombose.
Voor aanstaande operaties, de Bescherming tegen trombose kan bijzonder hoog worden opgelopen met heparine.
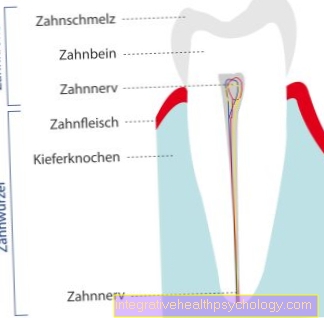
Trombose in het oog
Trombose in het oog is ook mogelijk. De trombus vormt zich in een ader die het netvlies (retina) voedt en daardoor leidt tot een verminderd gezichtsvermogen. Sneltherapie is belangrijk om de mogelijke schade ongedaan te kunnen maken.
Trombose tijdens de zwangerschap
Tijdens een zwangerschap het risico op trombose is verhoogd. De redenen hiervoor zijn enerzijds de veranderde hormonale balans van de vrouw, maar ook van de druk die het kind uitoefent op de vaten van de moeder. Ook de Erfenis speelt een rol. Als de moeder of grootmoeder van de zwangere vrouw bijvoorbeeld al een trombose heeft gehad, is de kans op trombose tijdens de zwangerschap groter. Om trombose te voorkomen zijn Steunkousen en ook regelmatig Actie nuttig.
Trombose in het been
Veneuze trombose wordt meestal in het been gelokaliseerd.
- Ongeveer 50 procent van de veneuze trombose in het been heeft invloed op de dijader, de Femorale ader.
- Ongeveer 20 procent valt op de knie-aderen, de Popliteale ader en verschillende aderen in het onderbeen.
- De laatste 10 procent heeft invloed op de bekkenader, die Iliacale ader.
In sommige gevallen kan de trombus naar het lagere niveau stijgen vena Cava, de Inferieure vena cava komen. Door het verloop van de veneuze vaten in het been wordt ook het linkerbeen vaker aangetast.
Bij het maken van Trombose in het been Een vertraging van de doorbloeding, een veranderde samenstelling van het bloed en beschadiging van de vaatwanden spelen een rol.
Het ontstaan van trombose in het been wordt bevorderd door tal van risicofactoren, zoals:
- vrouwelijk geslacht
- Rook of
- Zwaarlijvigheid
Veneuze trombose manifesteert zich als zwelling, blauwe verkleuring en pijnlijke spieren in het aangedane been.
Verder is er oververhitting en een gevoel van spanning in het aangedane been. Pijn is ook kenmerkend Druk op de kuit (Meyer teken) en bij Verlenging van de voet (Homans ondertekenen), evenals pijn bij het uitoefenen van druk op de voetzool (Payr-teken).
De diagnose van veneuze trombose in het been wordt gesteld op basis van de typische symptomen en Doppler-echografie, een speciaal echografisch onderzoek van de beenaders.
Veneuze trombose van het been moet in ieder geval worden behandeld, omdat de trombus in het been kan loskomen en in de longen kan worden gespoeld. Men spreekt dan van een Longembolie, een levensbedreigende complicatie van trombose in het been.
Voor de behandeling van trombose in het been, bloedverdunnende medicijnen zoals Heparine of Rivaroxaban, evenals fysieke maatregelen zoals compressiebehandeling met kousen.
Verder dient het aangedane been te worden bewogen; bedrust en bescherming van het aangedane been worden alleen aanbevolen bij hevige pijn. Afhankelijk van het risico worden de genoemde maatregelen ook gebruikt om een nieuwe trombose in het been te voorkomen.
Trombose en pil
Er zijn tal van factoren die het risico op trombose verhogen.
Met name de combinatie van verschillende risicofactoren verhoogt het risico. Een belangrijke en veel voorkomende risicofactor bij vrouwen is het gebruik van orale anticonceptie, de zogenaamde pil.
Orale anticonceptiva zijn medicijnen die voornamelijk worden gebruikt Preventie van zwangerschap worden ingenomen en bevatten twee actieve ingrediënten, de hormonen oestrogeen en progestageen.
Afhankelijk van de bereiding worden de twee actieve ingrediënten gecombineerd (Combinatie voorbereiding), of alleen het progestageen (Voorbereiding van één stof) bevatten. Door orale anticonceptiva te gebruiken, ontstaan er hormonale controlelussen tussen hersenen, Eierstokken en baarmoeder en voorkomt daarmee de bevruchting van een ei.
Het oestrogeen voorkomt ovulatie, terwijl het progestageen het slijm in de baarmoeder viskeuzer maakt. Het stroperige slijm maakt het moeilijk voor de Sperma.
Deze mechanismen leiden tot betrouwbare anticonceptie bij zwangerschap. Vaak voorkomende ongewenste bijwerkingen van een oraal anticonceptiemiddel zijn misselijkheid, Braken, Gewichtstoename, hoofdpijn, Oneffenheden, Haaruitval en Onregelmatigheden in de cyclus.
Een andere belangrijke maar zeldzamere bijwerking is het optreden van Trombose tijdens het gebruik van de pil. Oestrogenen leiden tot veranderingen in de vaatwanden en een vertraging van de bloedstroom en kunnen zo het optreden van trombose bevorderen.
Om het risico op trombose te verkleinen, worden daarom orale anticonceptiva met een laag oestrogeengehalte aanbevolen.
Er zijn ook verschillende gestagens, zoals deze Levonorgestreldie, in combinatie met een lage dosis oestrogeen, een lager risico op trombose hebben dan andere preparaten. Vooral bij vrouwen met andere risicofactoren zoals roken, zwaarlijvigheid, een stollingsstoornis of leeftijd ouder dan 35 jaar, dient men voorzichtig te zijn met het gebruik van een preparaat met een gunstig bijwerkingenprofiel.
Vrouwen die al trombose in het been of andere trombo-embolische aandoeningen hebben, zoals longembolie of een beroerte mag geen oraal anticonceptiemiddel gebruiken. Een gynaecoloog kan voorlichting geven over alternatieve anticonceptiemethoden.















-operation.jpg)