Eierstokkanker
- Synoniemen in bredere zin
- definitie
- Voorkomen in de bevolking (epidemiologie)
- Risicofactoren
- Risicofactoren
- Stromale tumoren
- Granulosaceltumoren
- Theca-celtumoren
- Androblastoom
- Kiemceltumoren
Alle hier gegeven informatie is slechts van algemene aard, tumortherapie hoort altijd in de handen van een ervaren oncoloog!
Synoniemen in bredere zin
- Ovariële tumor
- baarmoederhalskanker
Medisch: ovariumcarcinoom, ovariumcarcinoom - ca.
Engels: eierstokkanker
definitie
Eierstokkanker (eierstokkanker) is een kwaadaardige (kwaadaardige) tumor van de eierstokken die aan één of beide zijden kan voorkomen.
Men onderscheidt het type eierstokkanker op basis van het fijne weefsel (histologische) beeld. De tumoren worden dus onderverdeeld in epiheliale tumoren, kiemceltumoren en kiemkoord- en stromale tumoren.
De zwelling van de eierstokken moet worden onderscheiden van goedaardige of kwaadaardige tumoren. Lees hier meer over op: Gezwollen eierstokken
Epitheliale tumoren zijn tumoren die ontstaan uit cellen op het oppervlak van de eierstokken. Ze vormen ongeveer 60% van alle kwaadaardige ovariumtumoren. De kiemceltumoren die voortkomen uit de kiemcellen van de embryonale ontwikkeling (vruchtontwikkeling) vertegenwoordigen ongeveer 20% van alle kwaadaardige ovariumtumoren. Stromale tumoren zijn tumoren die ontstaan uit het ovariumweefsel en ongeveer 5% van alle kwaadaardige ovariumtumoren uitmaken. Bovendien zijn ongeveer 20% van de kwaadaardige ovariumtumoren kolonisaties van cellen van een tumor die oorspronkelijk elders is ontstaan (metastasen). De metastasen komen meestal aan beide kanten voor en ongeveer 30% is afkomstig van baarmoederkanker (baarmoederkanker) en ongeveer 20% van borstkanker (Borstkanker) of kanker uit het maagdarmkanaal (gastro-intestinaal carcinoom) van.

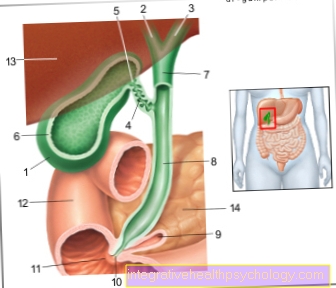
- Eierstok -
Eierstok - Basisweefsel van de eierstok -
Stroma ovarii - Rijpe vesicle follikels -
Folliculus ovaricus tertiarius - Corpus luteum -
Corpus luteum - Baarmoederholte -
Cavitas baarmoeder - Baarmoederhals -
Ostium uteri - Ovariële ligament -
Ligamentum ovarii proprium - Omzoomde trechter van de eileider -
Infundibulum tubae uterinae - Eileiders -
Tuba baarmoeder - Ovariële slagader -
Ovariële slagader
Een overzicht van alle Dr-Gumpert-afbeeldingen vindt u op: medische illustraties
Illustratie eierstokken
Voorkomen in de bevolking (epidemiologie)
In de geïndustrialiseerde landen worden ziek 2% van alle vrouwen in haar leven op één Eierstokkanker (eierstokkanker).
Ongeveer 70% hiervan wordt pas in een zeer laat stadium van de tumor herkend. Dit komt door het feit dat de eierstokkanker meestal van buitenaf bijna onzichtbaar is. Er zijn nauwelijks ziekteverschijnselen (symptomen) die duiden op de tumorziekte.
Het gevolg hiervan is dat eierstokkanker een 5-jaars overlevingskans heeft van ongeveer 20 - 30% slechte prognose Heeft.
Symptomen

Er kunnen geen typische symptomen worden toegewezen aan eierstokkanker. De meeste eierstokkanker blijft onopgemerkt en wordt steekproefsgewijs door een specialist onderzocht gynaecologie ontdekt.
Tekenen die kunnen wijzen op de aanwezigheid van eierstokkanker kunnen veranderingen in de Menstruatie periode (Menstruatie) zijn. Als er een verhoogde bloeding is tussen de cyclusgerelateerde bloeding (intermenstruele bloeding) of treedt er een op Postmenopauzale bloeding (climacterisch) dit kan wijzen op eierstokkanker.
Vooral in een vergevorderd stadium kan pijn ook als symptoom optreden. Deze kunnen bijvoorbeeld ook op een pagina staan alleen de linker eierstok, beperken.
Er kan echter ook iets heel anders onschadelijks achter dit symptoom schuilgaan. In ieder geval moet de specialist in gynaecologie (gynaecologie) worden geraadpleegd, aangezien vroege opsporing van eierstokkanker gepaard gaat met een veel betere prognose.
Een toename van de buikomvang zonder merkbare toename van het lichaamsgewicht en bijkomende spijsverteringsstoornissen, een gevoel van volheid en vermoeidheid moeten ook altijd kritisch worden bekeken, maar kunnen ook onschadelijk zijn.
Lees ook onze pagina Symptomen van eierstokkanker.
Risicofactoren
Opvallend is dat eierstokkanker (eierstokkanker) toeneemt in de wit ras is te vinden. Het blanke ras lijkt om zo te zeggen een risicofactor.
Ook zijn hoopvol Vrouwen ouder dan 40 jaar van dit Kanker getroffen. Vrouwen die al herkennen (manifesteren) Borstkanker Vanwege hun genetische gevoeligheid (aanleg) voor borstkanker hebben ze ook een verhoogd risico op het ontwikkelen van eierstokkanker.
Een andere risicofactor is de medicamenteuze behandeling om ovulatie op te wekken (Ovulatie-inductie), die bijvoorbeeld wordt gebruikt in geval van onvruchtbaarheid (onvruchtbaarheid).
Diëten met veel vet en vlees hebben ook een negatief effect.
Overzicht:
- witte huidskleur
- Leeftijd ouder dan 40
- Borstkanker
- Behandeling van onvruchtbaarheid
- Vetrijk / vleesrijk voedsel
Beschermende factoren

Beschermende factoren zijn invloeden op het lichaam die het ontstaan van eierstokkanker tegengaan of voorkomen.
Dat zijn bijvoorbeeld eerdere zwangerschappen (zwangerschappen) en langdurige borstvoeding. De "Anticonceptiepillen“(Mondeling Anticonceptie) hebben ook een gunstig effect. Regelmatig gebruik gedurende een langere periode kan het risico op eierstokkanker met wel 60% verminderen.
Preventie / profylaxe
Als de familie al twee ziekten heeft: borstkanker (borstkanker) of kwaadaardige (kwaadaardige) tumoren Eierstokken (eierstokken) bekend zijn of een mannelijk familielid lijdt aan borstkanker kan, indien gewenst, een genetisch onderzoek respectievelijk.
De hulpvrager krijgt intensieve zorg van gynaecologen (specialist in gynaecologie), oncologen (specialist in tumorziekten) en psychologen Borstkankergenen 1 en 2 onderzocht.
Als er een verandering (mutatie) is in een van deze genen, moet de patiënt zeker minimaal halfjaarlijks een gynaecologisch onderzoek ondergaan om eventuele veranderingen in de eierstokken in een vroeg stadium te kunnen ontdekken.
Palpatie van de geslachtsorganen, de buik (buik), van lever (Hepar) en inguinale lymfeklieren maken deel uit van het standaardonderzoek.
Diagnostiek wordt ook gebruikt
- Echografie
- Computertomografie (CT)
- Magnetische resonantiebeeldvorming (MRI)
gebruikt.
Als er een verandering (mutatie) in het gen is en nadat de gezinsplanning is voltooid, wordt de Eierstokken en Eileiders (Adenectomie) moet worden overwogen.
Dit is een preventieve maatregel en kan door de getroffen persoon worden aangevraagd, maar hoeft niet te worden gedaan. Het idee van de operatie is dat als er geen eierstokken meer zijn, er geen eierstokkanker meer kan ontstaan.
Sindsdien Buikvlies In de ontwikkeling komt het echter voort uit dezelfde cellen als de eierstokken, maar eierstokkanker kan toch optreden na verwijdering van de eierstokken; namelijk in Peritoneum (extra-ovariumcarcinoom). Dit feit moet in gedachten worden gehouden na verwijdering van de eierstokken en eileiders.
Lees ook onze pagina Verwijdering van de eierstokken.
oorzaken
Waarom sommige cellen in de eierstokken transformeren (transformeren) in kwaadaardige kankercellen bij sommige vrouwen, is nog niet helemaal duidelijk.
Bij ongeveer 5% tot 10% van de vrouwen is de ontwikkeling van eierstokkanker echter genetisch bepaald. Deze patiënten hebben een verandering (mutatie) in een gen.
Betrokken zijn "Borstkanker-gen 1 " op chromosomen 17 (BRAC 1 = Breast Cancer Gene) en dat "Borstkanker-gen 2“Op chromosomen 13 (BRAC 2 = Breast Cancer Gen 2), die ook een rol spelen bij het ontstaan van borstkanker.
Meer informatie vindt u onder ons onderwerp: Borstkanker
Risicofactoren
Opvallend is dat eierstokkanker (eierstokkanker) toeneemt in de wit ras is te vinden. Het blanke ras lijkt om zo te zeggen een risicofactor.
Ook zijn hoopvol Vrouwen ouder dan 40 jaar getroffen door deze kanker. Vrouwen die al herkennen (manifesteren) Borstkanker Vanwege hun genetische gevoeligheid (aanleg) voor borstkanker hebben ze ook een verhoogd risico op het ontwikkelen van eierstokkanker.
Een andere risicofactor is de medicamenteuze behandeling om ovulatie op te wekken (Ovulatie-inductie), die bijvoorbeeld wordt gebruikt in geval van onvruchtbaarheid (onvruchtbaarheid).
Diëten met veel vet en vlees hebben ook een negatief effect.
Overzicht:
- witte huidskleur
- Leeftijd ouder dan 40
- Borstkanker
- Behandeling van onvruchtbaarheid
- Vetrijk / vleesrijk voedsel
Eierstokkanker detecteren
Hoewel eierstokkanker een veel voorkomende vorm van kanker is bij vrouwen, wordt het te laat ontdekt bij de meerderheid van de getroffenen, aangezien het in de vroege stadia gewoonlijk geen symptomen veroorzaakt en daarom moeilijk op te sporen is. Daarom moeten regelmatig onderzoeken bij de gynaecoloog worden uitgevoerd, waaronder een echografisch onderzoek van de eierstokken, vooral bij vrouwen ouder dan 50 jaar, om de ziekte in een vroeg stadium op te sporen. Vrouwen die zelf al borst- of darmkanker hebben gehad, moeten ook bijzondere aandacht besteden aan regelmatig ovariumonderzoek. Als borstkanker in de familie voorkomt, is het risico op het ontwikkelen van eierstokkanker groter.
Er zijn een paar niet-specifieke symptomenwat kan wijzen op een mogelijke kwaadaardige aandoening van de eierstokken. Dus het kan in het begin zijn onverklaarbare uitputting en onbedoeld gewichtsverlies komen. Sommige vrouwen komen ook voor onregelmatige, ongewoon zware bloeding dat kan niet worden verklaard door de normale maandelijkse cyclus. Dit geldt vooral voor vrouwen die, hoewel eigenlijk al in de Menopauze plotseling hevige bloeding ontwikkelen.
Alleen wanneer de eierstokkanker zover is gevorderd dat het de functie van andere organen schaadt, zijn verdere mogelijke symptomen, b.v. algemeen ongemak in de buik, een Gevoel van volheid in de maag, Winderigheid, Toename tailleomvang, buikpijn en Indigestie. De toename van de tailleomvang is aan de gang Vloeistofophoping (Ascites), die worden veroorzaakt door een verminderde leverfunctie en zich in de vrije buikholte bevinden. Vloeistof kan zich ook ophopen in de longen, wat kan leiden tot ademhalingsproblemen (Longoedeem).
Als de kanker al verder is gevorderd, kan de tumor naburige weefsels en organen infiltreren en indien nodig samendrukken. Als resultaat b.v. Blaasongemakken, zoals frequent urineren, zijn veroorzaakt. Een verslechtering van de darmfunctie is ook mogelijk, waardoor het kan diarree en of constipatie kan komen.
Deze symptomen zijn echter niet specifiek voor de diagnose van eierstokkanker en kunnen ook worden veroorzaakt door veel onschadelijkere ziekten of andere vormen van kanker. De definitieve diagnose kan alleen worden bevestigd door een medisch onderzoek.
diagnose

De diagnose van eierstokkanker (ovariumcarcinoom) kan alleen worden gesteld door middel van een medisch onderzoek.
Speciale onderzoeken voor vroege diagnose, zoals de Mammografie borstkankerscreening bestaat niet. Omdat de ziekte in de vroege stadia zeer weinig symptomen vertoont, worden de meeste ovariumcarcinomen pas in een later stadium gediagnosticeerd.
Normaal gesproken wordt tijdens de normale preventieve medische controle bij de gynaecoloog echter gevoeld of a Uitbreiding van de eierstokken of er is pijn in dat gebied. Als er afwijkingen zijn, a Echografisch onderzoek de eierstokken is uitgevoerd. Om dit te doen, wordt de transducer van het echotoestel vaginaal ingebracht. Dit is meestal niet pijnlijk voor de vrouw. Met de ultrasone golven kunnen de eierstokken dan op het scherm en weer zichtbaar worden gemaakt Cysten of andere wijzigingen worden onderzocht. Via de buikwand kan ook een echo worden gemaakt. Als merkbare veranderingen worden opgemerkt, kunnen aanvullende onderzoeken, b.v. een CT of MRI aangevraagd. Er zijn mogelijk Metastasen markeer vroeg.
Al deze tests geven echter alleen aanwijzingen voor de ziekte. Ook zeker een onderzoek van het bloed Tumormarkers kan informatie verstrekken. Dit is de tumormarker voor de meeste patiënten met eierstokkanker CA-125 verhoogd. Een algemene screening op deze tumormarker voor een vroege diagnose van de ziekte heeft zijn waarde echter niet bewezen. Op een Blaas of colonoscopie kan meestal achterwege blijven, aangezien er zelden pathologische bevindingen zijn bij eierstokkanker. Elke mogelijke uitzaaiing naar de darmen of de blaas zal dan worden opgehelderd tijdens de operatie van de tumor. De uiteindelijke diagnose vereist er een chirurgische ingreep, waarmee dan een Weefselmonster uit de eierstokken (Biopsie) is bezet. Dit wordt vervolgens verwerkt en onder de microscoop onderzocht. Als de vermoedelijke diagnose van eierstokkanker wordt bevestigd, wordt de operatie voortgezet en wordt de tumor of de gehele eierstokken verwijderd. Een nader onderzoek van het verwijderde weefsel kan dan Stadium van kanker en de agressiviteit van de tumor kan worden bepaald. Vaak de baarmoeder en de Lymfeklieren worden verwijderd in het bekkengebied, omdat daar vaak tumorcellen zitten.
Groei en uitbreiding
Epitheliale tumoren
De tumoren die ontstaan uit de oppervlaktecellen (epithelia) van de eierstokken (eierstokken) worden gedifferentieerd op basis van hun celtype. Er wordt onderscheid gemaakt tussen sereuze, mucineuze, endometroïde, kleincellige, lichtcellige tumoren en zogenaamde brandertumoren.
Ernstige tumoren zijn de meest voorkomende kwaadaardige (kwaadaardige) veranderingen tussen de epitheliale tumoren. Ze doen zich voor als met vloeistof gevuld Cysten (Gaatjes) en verschijnen vaak op beide eierstokken (eierstokken). Ze worden vaak niet in een vroeg stadium herkend. De kankercellen bezinken (metastaseren) snel naar andere organen via de lymfatische en bloedbaan.
Mucineuze tumoren beginnen met slijmvormende cellen. Jij ook 10% kwaadaardig.
Terwijl endometroïde, lichtcel- en kleincellige tumoren behoren tot de meest agressieve tumoren met een slechte prognose Brenner-tumoren 95% goedaardig en hebben een goede prognose.
Tumorcellen van epitheliale tumoren kunnen zich op drie verschillende manieren in andere organen vestigen (metastaseren). In de meeste gevallen maken de tumorcellen zichzelf los van het oppervlak van de eierstok (eierstok) en implanteren (implanteren) vervolgens op het peritoneum, waardoor ze vaak leiden tot Peritoneale kanker. Een andere manier waarop de kankercellen zich vestigen is via de lymfe (lymfogene metastase). Lymfeklieren die worden aangetast, liggen langs de Hoofdslagader (aorta) en in Bekken.
Van de Bloed weg vertegenwoordigt een verdere mogelijkheid voor de kankercellen om in andere organen te komen en zich daar te vestigen (hematogene metastase).
Stromale tumoren
De tumoren die ontstaan uit het ovariumweefsel zijn onderverdeeld in
- Granulosaceltumoren
- Theca-celtumoren en
- Androblastomen.
Ongeveer 50% van deze tumoren zijn steroïden. Welke steroïden precies worden gevormd, hangt af van het type tumor.
Granulosaceltumoren
Granulosaceltumoren, waarvan ongeveer 30% kwaadaardig is, beginnen met granulosacellen van de eierstok. In deze cellen van de eierstok worden oestrogenen normaal gesproken op een cyclusafhankelijke manier geproduceerd. Als uit deze cellen een tumor ontstaat, vormt deze in de helft van de gevallen ook oestrogenen. Dit is echter niet meer cyclusafhankelijk, maar permanent, waardoor er te veel oestrogenen in het lichaam aanwezig zijn (hyperestrogenisme).
Deze overmatige toevoer van oestrogenen in het lichaam heeft natuurlijk ook invloed op het organisme. Door de oestrogenen begint het slijmvlies van de baarmoeder (endometrium) te groeien (prolifereren). Er is een verdikking van het baarmoederslijmvlies (glandulair - cystische hyperplasie). Dit resulteert in bloedingsstoornissen, die een eerste indicatie van eierstokkanker kunnen geven. De verdikking van het baarmoederslijmvlies kan uiteindelijk resulteren in een langdurig bestaan Baarmoederkanker (Endometriumkanker) ontwikkelen.
Theca-celtumoren
Theca-celtumoren Ze zijn bijna allemaal goedaardig en produceren ook oestrogenen.
Androblastoom
Androgenen, dat wil zeggen, mannelijke geslachtshormonen, en, minder vaak, oestrogenen worden geproduceerd door de Androblastoom geleerd. Androblastoom is echter meestal een goedaardige tumor die vooral bij jonge vrouwen voorkomt. De gevormde androgenen leiden tot vermannelijking bij vrouwen (Androgenisering).
Dit betekent dat er een mannelijk haartype is bij de vrouw (Hirsutisme), de stem dieper, de Strottenhoofd groter worden en het lichaam mannelijke proporties aanneemt. Bovendien wordt de clitoris vergroot (clitorale hypertrofie), het vrouwelijke equivalent van de penis.
Kiemceltumoren
Kiemceltumoren komen uit cellen van de embryonale ontwikkeling (vruchtontwikkeling van het lichaam). Ongeveer 95% van hen is goedaardig. De 5% kwaadaardige (kwaadaardige) kiemceltumoren komen vrijwel alleen voor in de kindertijd en adolescentie.
Men onderscheidt
- Dysgerminomen
- kwaadaardige teratomen
- endometriale sinustumoren en
- Chorionische carcinomen.
Al deze kiemceltumoren hebben gemeen dat tumorcellen zich heel vroeg in andere organen vestigen (metastaseren) via de bloedbaan (hematogeen) of via de lymfe (lymfogeen). Voorkeursorganen voor celzettingen (metastasen) zijn Longen (pulmo) en lever (Hepar).