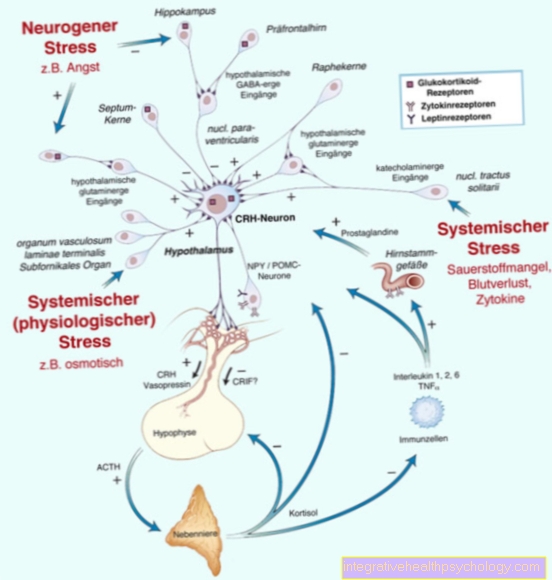
Differentiële diagnose
Differentiële diagnose - wat is het?
Een patiënt komt meestal naar de dokter met symptomen die hij zelf niet aan een bepaalde ziekte kan toeschrijven. De arts heeft nu de taak om een differentiële diagnose te stellen door middel van een patiëntgesprek, lichamelijk en technisch onderzoek.
De differentiaaldiagnose omvat ziekten die optreden met symptomen die vergelijkbaar of gelijk zijn aan de symptomen die door de patiënt worden beschreven en waarmee daarom ook rekening moet worden gehouden bij het stellen van de diagnose.

De differentiële diagnoses moeten gebaseerd zijn op de Vermoedelijke diagnose worden afgebakend. Dit gebeurt met behulp van zogenaamde differentiële diagnostiek: dit omvat alle onderzoeken die de Uitsluiting of bevestiging een ziekte dienen die een differentiële diagnose is van de vermoedelijke diagnose.
Een fictief voorbeeld: na het patiëntengesprek kunnen twee mogelijke ziekten worden beschouwd als verklaringen voor de klachten van de patiënt. Een van de ziekten gaat gepaard met afwijkingen in de echo, de andere niet.
De arts zal dus een echografisch onderzoek gebruiken om duidelijk te maken welke van de twee differentiële diagnoses de feitelijke diagnose is.
Hoe karakteristieker een symptoom van een bepaalde ziekte is, hoe kleiner het aantal mogelijke differentiële diagnoses. Bij meer algemene symptomen zoals koorts is het aantal differentiële diagnoses echter groot omdat veel ziekten gepaard kunnen gaan met koorts.
Hoe wordt de differentiële diagnose gesteld?
Naar een Differentiële diagnose de arts begint met een gesprek met de patiënt. Tijdens de zogenaamde anamnese de arts wil weten welke huidige symptomen de patiënt heeft, welke eerdere of chronische ziekten er zijn en welke ziekten er in de familie zijn.
De arts heeft ook informatie nodig over de medicatie die de patiënt gebruikt en over zijn sociale en professionele omgeving.
Al deze dingen zijn belangrijk zodat de arts de huidige symptomen kan classificeren en geen symptomen of factoren kan vergeten die verband houden met de ziekte van de patiënt.
Door middel van een gedetailleerd Anamnese interview de arts kan mogelijke ziekten uitsluiten en een vermoedelijke diagnose stellen, inclusief alternatieve differentiële diagnoses.
De verschillende differentiaaldiagnoses hebben bijvoorbeeld zowel overeenkomsten als verschillen in het beloop of in de beschreven symptomen van de patiënt.
Door een grondig lichamelijk onderzoek de arts vindt andere symptomen of bevindingen die voor of tegen een van de differentiële diagnoses spreken. Laboratoriumonderzoeken, echoscopisch onderzoek, röntgenfoto's, CT, MRI en andere onderzoeken geven verdere indicaties voor of tegen een mogelijke differentiële diagnose.
Natuurlijk zijn niet altijd alle onderzoeken nodig om de ziekte van de patiënt vast te stellen, omdat differentiële diagnoses in de loop van de verschillende diagnostische onderzoeken geleidelijk kunnen worden uitgesloten.
Een grondige differentiële diagnose is vooral belangrijk bij het instellen van zogenaamde Uitsluitingsdiagnoses. Dit zijn diagnoses die alleen gesteld mogen worden als alle andere mogelijke differentiële diagnoses betrouwbaar zijn uitgesloten door anamnese, lichamelijk onderzoek en medisch onderzoek.
Dit is een voorbeeld Prikkelbare darmsyndroom, wat staat voor gastro-intestinale problemen waarvoor geen fysieke oorzaak kan worden gevonden.
Differentiële diagnoses van multiple sclerose
Neuromyelitis optica
De Neuromyelitis optica (NMO, Devic-syndroom) werd lang beschouwd als een subvorm van multiple sclerose (MS), maar het is een eigen ziekte.
Beide ziekten hebben één ding gemeen demyeliniserende ontsteking (Markering van de zenuwmantels).
Bij de NMO is dat vooral Ruggengraat en de Optische zenuw getroffen.
Een langdurige ontsteking van het ruggenmerg over drie of meer segmenten is typisch en veroorzaakt sensorische stoornissen en / of verlamming, evenals ontsteking van de oogzenuw met verminderd zicht en pijn bij het bewegen van de ogen.
In veel gevallen is dat ook zo Ruggengraat of de Optische zenuw eerst alleen getroffen. Bij ongeveer 50% van de NMO-patiënten kunnen ook ontstekingshaarden in de hersenen worden gedetecteerd, maar deze verschillen significant van de ontstekingshaarden bij multiple sclerose.
Net als MS draait NMO meestal barstde symptomen verdwijnen echter meestal niet spontaan of volledig, zoals vaak het geval is bij MS.
NMO is ernstiger dan MS, en patiënten zijn sneller afhankelijk van hulp van buitenaf.
De NMO kan positief zijn Aquaporine-antilichamen In het bloed gedifferentieerd van andere inflammatoire demyeliniserende aandoeningen van het zenuwstelsel.
Een differentiatie met MS is ook mogelijk omdat het bij NMO minder vaak voorkomt oligoklonale banden kan worden gevonden in de liquor (zenuwwater) (bij multiple sclerose 95%, zie: Vloeibare diagnostiek bij multiple sclerose).
Acute verspreide encefalomyelitis
De Acute verspreide encefalomyelitis (ADEM) is ook een ontstekingsziekte van het centrale zenuwstelsel die ermee wordt geassocieerd Demyelinisatie van de zenuwmantels gaat hand in hand.
In tegenstelling tot multiple sclerose treft ADEM vooral kinderen en jongvolwassenen en treedt het vaak op na een infectie, vooral van de bovenste luchtwegen. Na een mazelenvaccinatie treedt ADEM op met een kans van 1: 1 miljoen, bij een mazeleninfectie is de kans drie keer zo groot en is 1: 1.000.
In tegenstelling tot MS komt ADEM niet recidiverend voor, maar komt het meestal een keer voor. Een zich herhalend beloop is zeldzaam: 90% van de patiënten herstelt volledig van de ziekte.
ADEM presenteert zich met misselijkheid, braken, hoofdpijn, meningisme (ernstige pijn bij het bewegen van het hoofd naar de borst), verwarring en verschillende neurologische symptomen die sterk kunnen lijken op MS.
De genoemde begeleidende symptomen zijn echter zeldzaam bij MS. Ze verschillen in de beeldvorming van het hoofd Distributiepatroon van inflammatoire laesies in MS en ADEM: De ADEM komt meer voor op het gebied van Cerebrale cortex en in diepten Hersenenkernen op, de MS gaat daar meer over Ventriculair systeem in de omgeving van.
Naast beeldvorming kan een CSF-punctie helpen differentiëren: bij MS zijn ze dat wel oligoklonale banden bijna altijd aanwezig, significant minder vaak bij ADEM.
Differentiële diagnoses van depressie
Hieronder worden verschillende differentiële diagnoses van depressie beschreven.
Somatogene depressie
Somatogene depressie kan een gevolg of een begeleidend symptoom zijn fysieke ziekte optreden, wordt het dan symptomatische depressie genoemd.
Voorbeelden zijn er een Hypothyreoïdie, hoge bloeddruk, diabetes of kanker. Symptomatische depressie kan ook worden genoemd Bijwerking van medicatie optreden.
Organische depressie is terug te voeren op structurele veranderingen in de hersenen; het treedt bijvoorbeeld op na een beroerte of in de context van dementie als gevolg van hersenatrofie.
Terugkerende kortdurende depressieve stoornis
De ziekte van de recidiverende korte depressieve stoornis manifesteert zich in depressieve episodes die slechts enkele dagen (twee tot vier dagen) duren, maar vaker terugkeren.
Psychotische depressie
Niet alleen treden symptomen van depressie op, maar ook symptomen van een depressie psychose daarboven is er psychotische depressie.
Het voorkomen van waanideeën is typerend: patiënten lijden aan de waanvoorstellingen, onherstelbare opvattingen dat ze verarmd, terminaal ziek of waardeloos zijn (verarmingswaan, hypochondrisch of nihilistisch waanidee).
Dysthymie
De Dysthymie beschrijft een depressieve stemming die minstens twee jaar aanhoudt. Patiënten voelen zich moe, depressief en hebben moeite met slapen. Bovendien is er het gevoel niet goed genoeg te zijn.
Het verschil met depressie is de significant lagere ernst van de symptomen, waardoor patiënten met dysthymie meestal voldoen aan de eisen van het dagelijks leven, maar niet kunnen genieten van hun leven en alles als erg vermoeiend ervaren.
Cyclothymie
Patiënten onder Cyclothymie lijden, lijden aan een zeer onstabiele stemmingdie niet voorkomen in verband met bijzonder positieve of negatieve levensgebeurtenissen. Er zijn altijd licht depressieve fasen en fasen met een verhoogde, licht manische stemming. De ziekte begint op jonge leeftijd en medische behandeling is meestal niet nodig.
Seizoensgebonden depressie
De meest populaire vorm van seizoensgebonden depressie is de Winterdepressiedie vooral vrouwen treft. De getroffenen lijden aan een gebrek aan drive, vermoeidheid en verlies van interesses in de herfst en winter, maar zijn volledig symptoomvrij in de lente en zomer. Het wordt behandeld met lichttherapie (speciale lamp van 10.000 lux).
Postnatale depressie
Ongeveer 10% van de vrouwen die zijn bevallen, krijgt er een binnen de eerste weken na de bevalling Postnatale depressie.
Dit kan enkele maanden aanhouden, maar gaat in de meeste gevallen gepaard met milde symptomen van depressie en kan daarom meestal poliklinisch met medicatie worden behandeld.
Angst stoornissen
Angst stoornissen vertegenwoordigen een belangrijke differentiële diagnose van depressie, als een Angststoornis kan gepaard gaan met depressieve symptomen en depressie met verschillende angsten. De afbakening moet worden gedaan door een ervaren arts.